‚Ö†. žĄú Ž°†
žĻėÍ≥ľ žĚėžā¨ŽäĒ žßĄŽ£Ć ž§Ď žĖīŽ¶įžĚīžĚė ŪĖČŽŹô ÍīÄŽ¶¨žóźžĄú žĖīŽ†§žõĞ̥ Í≤™ŽäĒ Í≤ĹžöįÍįÄ ŽßéžúľŽ©į ž£ľŽ°ú žĻėÍ≥ľžóźžĄú ŽįõŽäĒ žä§Ū䳎†ąžä§ÍįÄ ŽĻĄŪėĎž°įž†ĀžĚł ŪĖČŽŹôžĚė žõźžĚłžúľŽ°ú žÉĚÍįĀŽźúŽč§. žä§Ū䳎†ąžä§ŽěÄ žÉĚŽ¶¨ž†Ā, ŪĖČŽŹôž†Ā ŽįėžĚϞ̥ žĚľžúľŪā§ŽäĒ žč§ž†ú žúĄŪėϞ̥ ŽúĽŪēėÍĪįŽāė Ž≥łžĚłžĚī žúĄŪėĎžúľŽ°ú ŽįõžēĄŽď§žĚīŽäĒ žÉĀŪô©žĚĄ ŽúĽ ŪēúŽč§[1]. ž¶Č žä§Ū䳎†ąžä§ŽĚľŽäĒ Žč®žĖī žÜćžóźŽäĒ žä§Ū䳎†ąžä§Ž•ľ žĚľžúľŪā§ŽäĒ žöĒžĚłÍ≥ľ Ūē®ÍĽė žä§Ū䳎†ąžä§žóź ŽĆÄŪēú žč†ž≤īž†Ā, žč¨Ž¶¨ž†ĀžĚł ŽįėžĚĎžĚė žĚėŽĮłÍįÄ ŪŹ¨Ūē®ŽźėžĖī žěąŽč§. žä§Ū䳎†ąžä§Ž•ľ žĚľžúľŪā§ŽäĒ žöĒžĚłžóźŽäĒ Ž¨ľŽ¶¨ž†Ā žä§Ū䳎†ąžä§ žöĒžĚłÍ≥ľ žā¨ŪöĆž†Ā ŪôėÍ≤ĹÍ≥ľ ÍįôžĚÄ žôłž†Ā žä§Ū䳎†ąžä§ žöĒžĚłÍ≥ľ žč¨Ž¶¨ž†Ā žä§Ū䳎†ąžä§ žöĒžĚłžĚī žěąžúľŽ©į[2], žä§Ū䳎†ąžä§Ž•ľ ŽįõÍ≤Ć ŽźėŽ©ī žč¨Ž¶¨ž†ĀžúľŽ°ú Ž∂ąžēąÍ≥ľ ÍĪĪž†ēžĚĄ Ž≥īžĚīÍ≥†, žč†ž≤īž†ĀžúľŽ°úŽäĒ Í≥®Í≤©Í∑ľÍ≥ľ žč¨ŽįēžąėžĚė Ž≥ÄŪôĒÍįÄ ŽāėŪÉÄŽāėŽ©į, žēąž†ąŽ∂Äž†ą Ž™ĽŪēėÍĪįŽāė ŽįúžĚĄ ŽĖ†ŽäĒ ŽďĪ ŪĖČŽŹôžĚė Ž≥ÄŪôĒÍįÄ ŽāėŪÉÄŽāėÍ≤Ć ŽźúŽč§.
žĻėÍ≥ľžóźžĄú ŽįúžÉĚŪēėŽäĒ žä§Ū䳎†ąžä§ŽäĒ žĚīž†ĄžĚė žú†žĺĆŪēėžßÄ Ž™ĽŪēú žßĄŽ£Ć Í≤ĹŪóėžĚīŽāė ŪÜĶž¶Ě ŽďĪÍ≥ľ ÍīÄŽ†® žěąŽäĒ Í≤ÉžúľŽ°ú žēĆŽ†§ž†ł žěąžúľŽ©į[3], žĖīŽ¶į ŪôėžěźžóźžĄúžĚė Ž∂ąžēąÍįźžĚÄ žēĄŽßąŽŹĄ žĻėÍ≥ľžóź ŽĆÄŪēú Í≤ĹŪóėžĚī Ž∂Äž°ĪŪēīžĄú žĚľ ÍįÄŽä•žĄĪžĚī ŽÜíŽč§[4]. ŪēėžßÄŽßĆ žä§Ū䳎†ąžä§Ž•ľ žł°ž†ēŪēėŽäĒ Í≥ľž†ēžĚÄ žČĹžßÄ žēäŽč§. žä§Ū䳎†ąžä§ŽäĒ Žč§žĖĎŪēú žěźÍ∑Ļžóź žĚėŪēīžĄú ŽįúžÉĚŪēėŽ©į, ŽĮłžßÄžĚė Í≥ĶŪŹ¨žóź ŽĆÄŪēú Í≤É, ŪÜĶž¶Ě Í∑łŽ¶¨Í≥† ŪÜĶž¶Ěžóź ŽĆÄŪēú žėąžÉĀ ŽďĪžúľŽ°ú žĚľžĖīŽāėÍ≤Ć ŽźúŽč§. ž≤ėžĚĆžúľŽ°ú žĻėŽ£ĆŽ•ľ ŽįõÍłį žúĄŪēī žĻėÍ≥ľžóź ŽāīžõźŪēėŽäĒ žĖīŽ¶įžĚīŽäĒ žó¨Žü¨ ÍįÄžßÄ žöĒžÜĆžóź žėĀŪĖ•žĚĄ ŽįõÍ≤Ć ŽźėŽ©į, žĖīŽĖ§ Í≤Ɏ吏ĚÄ Íłćž†ēž†ĀžĚīžßÄŽßĆ Žč§Ž•ł žĖīŽĖ§ Í≤Ɏ吏ĚÄ žĻėŽ£ĆŽ•ľ ŽįõŽäĒ ŽŹôžēą žÉĀŽčĻŪěą Ž∂Äž†ēž†ĀžúľŽ°ú žēĄžĚīžĚė ŪĖČŽŹôžĚīŽāė ŪÉúŽŹĄžóź žėĀŪĖ•žĚĄ ŽĮłžĻ† Í≤ÉžĚīŽč§. ŽėźŪēú Žč§žĚĆ žĻėŽ£Ć Í≥ľž†ēžóźžĄúŽŹĄ žĚīŽü¨Ūēú Ž∂Äž†ēž†ĀžĚł žöĒžÜƎ吏Ěī žēĄžĚīŽď§žĚė žĻėÍ≥ľžßĄŽ£Ćžóź ŽĆÄŪēú ŪÉúŽŹĄžóź žėĀŪĖ•žĚĄ ŽĮłžĻ† Í≤ÉžĚīŽč§.
žĻėÍ≥ľžóź ŽĆÄŪēú Í≥ĶŪŹ¨(dental fear, DF)ŽěÄ žĻėÍ≥ľžóźžĄú Í≤ĹŪóėŪēėŽäĒ ŪäĻž†ē žěźÍ∑Ļžóź ŽĆÄŪēú Ž¨īžĄúžõĞ̥ ŽúĽŪēėŽ©į, Ž∂ąžēąÍįź(Dental anxiety, DA)žĚīŽěÄ žßĄŽ£Ćžóź ŽĆÄŪēú ŽßČžóįŪēú ŽĎźŽ†§žõÄžúľŽ°ú ŽāėŪÉÄŽāėÍ≤Ć ŽźúŽč§. žĚī ŽĎź ÍįÄžßÄ žö©žĖīŽäĒ ŪĚĒŪěą Ūėľžö©ŽźėŽ©į, žĻėÍ≥ľžóź ŽĆÄŪēú Ž∂Äž†ēž†ĀžĚł ŽäźŽāƞ̥ Í≥ĶŪŹ¨žôÄ Ž∂ąžēąÍįź(Dental fear and anxiety, DFA)žúľŽ°ú ŪĎúŪėĄŪēėÍ≥† žěąŽč§[5]. Ž¨īžĄúžõĆŪēėÍĪįŽāė Ž∂ąžēąŪēīŪēėŽäĒ žĖīŽ¶įžĚīŽäĒ Žč§Ž•ł žĖīŽ¶įžĚīŽ≥īŽč§ŽŹĄ žĻėÍ≥ľ žĻėŽ£Ćžóź ŽĆÄŪēī Ž∂ąžú†žĺĆŪēú Í≤ĹŪóėžĚĄ ÍįÄžßą ÍįÄŽä•žĄĪžĚī ŽćĒ ŽÜíŽč§[6]. Í∑łŽ¶¨Í≥† žĻėÍ≥ľ žßĄŽ£Ć žčúžĚė ŽĻĄŪėĎž°įž†ĀžĚł ŪĖČŽŹôžúľŽ°ú žĚłŪēú ŪĖČŽŹô ÍīÄŽ¶¨ Ž¨łž†ú(Dental behavior management problems, DBMP)ŽäĒ žĻėŽ£ĆŽ•ľ žßÄžóįžčúŪā§ÍĪįŽāė žĻėŽ£ĆŽ•ľ Ž∂ąÍįÄŽä•ŪēėÍ≤Ć ŪēėÍłįŽŹĄ ŪēúŽč§[5]. Klingberg ŽďĪ[5]žĚÄ Ūėłž£ľ, žļźŽāėŽč§, žú†ŽüĹ, ŽĮłÍĶ≠žĚė žĖīŽ¶įžĚī ž§Ď 9%ÍįÄ žĻėÍ≥ľ žßĄŽ£Ć žčú Í≥ĶŪŹ¨, Ž∂ąžēąÍįź, ŪĖČŽŹô ÍīÄŽ¶¨ Ž¨łž†úŽ•ľ Í≤ĹŪóėŪēúŽč§Í≥† Ž≥īÍ≥†ŪēėžėÄŽč§.
žēĄžĚīŽď§žĚė Ž∂ąžēąÍįź, Í≥ĶŪŹ¨Ž•ľ žł°ž†ēŪēėŽäĒ Žį©Ž≤ēžúľŽ°úŽäĒ žßĄŽ£Ć ž§Ď žēĄžĚīŽď§žĚė ŪĖČŽŹôžĚĄ ŪŹČÍįÄŪēėŽäĒ Žį©Ž≤ēÍ≥ľ žĄ§Ž¨łžßÄŽ•ľ žā¨žö©Ūēú žč¨Ž¶¨ žÉĀŪÉúžóź ŽĆÄŪēú žł°ž†ē, žÉĚž≤īž†Ā ŽįėžĚĎžĚė ŪŹČÍįÄ ŽďĪžĚī žěąŽč§[5,7]. žĻėÍ≥ľžĚėžā¨ÍįÄ žčúžßĄŽßĆžúľŽ°ú ŪôėžěźžĚė Ž∂ąžēą ž†ēŽŹĄŽ•ľ ŪŹČÍįÄŪēėŽäĒ Í≤ÉžĚÄ žĖīŽ†§žöīŽćį, žĚīŽäĒ Ž∂ąžēąÍįźžĚī ŽÜížĚÄ Í≤ĹžöįŽĚľŽŹĄ ŪĖČŽŹôžóź ž†ĄŪėÄ ŽįėžėĀžĚī ŽźėžßÄ žēäžĚĄ žąėŽŹĄ žěąÍłį ŽēĆŽ¨łžĚīŽč§[4]. ŽėźŪēú žč¨Ž¶¨ žÉĀŪÉúŽ•ľ žēĆžēĄŽ≥īÍłį žúĄŪēīžĄú žĄ§Ž¨łžßÄŽ•ľ žā¨žö©ŪēėŽäĒ Žį©Ž≤ēžĚÄ ž£ľÍīÄž†ĀžĚľ žąė žěąÍ≥†, žĖīŽ¶į žēĄžĚīžĚė Í≤Ĺžöį žēĄžßĀ ž†ēžĄúž†ĀžúľŽ°ú ŽĮłžĄĪžąôŪēú žÉĀŪÉúžĚīŽ©į, ŪēôŽ†ĻÍłįžóź ž†ĎžĖīŽď§žĖīžēľ ŽĻĄŽ°úžÜĆ žĄ§Ž¨łžßÄŽ•ľ žĚĹÍ≥† žĚīŪēīŪē† žąė žěąŽäĒ Žä•Ž†•žĚī ÍłłŽü¨žßÄÍłį ŽēĆŽ¨łžóź Benjamin ŽďĪ[7]žĚÄ žĄ§Ž¨łžßÄŽäĒ žč≠ ŽĆÄ žĚīžÉĀžóźžĄú žĚėŽĮłÍįÄ žěąŽč§Í≥† ŪēėžėÄŽč§. žĄ§Ž¨łžßÄŽäĒ ž≤≠žÜĆŽÖĄžĚė Í≤ĹžöįžóźŽäĒ Ž≥łžĚłžĚī žěĎžĄĪŪēėŽ©į[5,7], 13žĄł žĚīŪēė žĖīŽ¶įžĚīžĚė Í≤ĹžöįžóźŽäĒ Ž∂ÄŽ™®ÍįÄ žěĎžĄĪŪēėÍ≤Ć ŽźėžßÄŽßĆ, Klingberg ŽďĪ[5]žĚÄ žč§ž†ú žĖīŽ¶įžĚīÍįÄ ŽäźŽĀľŽäĒ Ž∂ąžēąÍ≥ľ Ž∂ÄŽ™®Žď§žĚī ŽĆÄŽčĶŪēú ž†ēŽ≥ī žā¨žĚīžóźŽäĒ ÍĪįŽ¶¨ÍįÄ žěąŽč§Í≥† ŪēėžėÄŽč§.
ŪôėžěźžĚė žÉĚž≤ī ŽįėžĚϞ̥ žł°ž†ēŪēėŽäĒ Žį©Ž≤ēŽď§ ž§Ď žč¨ŽįēžąėŽäĒ žä§Ū䳎†ąžä§Ž•ľ žł°ž†ēŪēėŽäĒŽćį žú†žö©ŪēėÍ≤Ć žā¨žö©ŽźėžóąžúľŽ©į, žĚīŽäĒ žä§Ū䳎†ąžä§ ŽįúžÉĚ žčú žěźžú®žč†Í≤ĹÍ≥Ą ŽįŹ žčúžÉĀŪēėŽ∂Ä-ŽáĆŪēėžąėž≤ī-Ž∂Äžč† ž∂ē(hypothalamo-pituitary-adrenal axis)žĚė ŪôúžĄĪŪôĒÍįÄ žĚľžĖīŽāėÍ≤Ć ŽźėžĖī žč¨Žįēžąė, Ūėąžēē, Ž∂Äžč†ŪĒľžßąŪėłŽ•īŽ™¨, žĹĒŪčįžÜĒžĚė Ž∂ĄŽĻĄžóź Ž≥ÄŪôĒÍįÄ žĚľžĖīŽāėÍłį ŽēĆŽ¨łžĚīŽč§[1].
žĻėÍ≥ľžóźžĄú ŽĄźŽ¶¨ žā¨žö©ŪēėŽäĒ žč¨Žįēžąė žł°ž†ē žě•žĻėŽäĒ žāįžÜĆ ŪŹ¨ŪôĒŽŹĄ žł°ž†ēÍłį(pulse oximeter)ÍįÄ žěąŽč§[4,12,13]. žāįžÜĆ ŪŹ¨ŪôĒŽŹĄ žł°ž†ēÍłįŽäĒ žßÄžÜ枆ĀžúľŽ°ú ŽŹôŽß•Ūėą Ū󧎙®ÍłÄŽ°úŽĻą žāįžÜĆ ŪŹ¨ŪôĒŽŹĄžôÄ žč¨ŽįēžąėŽ•ľ ŪŹČÍįÄŪēėŽäĒ žě•ŽĻĄŽ°ú žßĄž†ē žĻėŽ£Ć žčú ŪôėžěźžĚė Ž™®ŽčąŪĄįŽßĀžĚĄ žúĄŪēī žā¨žö©ŽźúŽč§. ŪēėžßÄŽßĆ Ž™á ÍįúžĚė ž°įÍĪīŽď§žĚī ŪŹ¨ŪôĒŽŹĄ žł°ž†ēÍłįžĚė žěėŽ™ĽŽźú ŪĆźŽŹÖžĚĄ žēľÍłįŪēėŽ©į, žĚī ž§Ď žĖīŽ¶įžĚīžóźÍ≤ĆžĄú žā¨žö©Ūē† ŽēĆ, žĄľžĄúžĚė Ž≥ÄžúĄŽ°ú žĚłŪēėžó¨ žěėŽ™ĽŽźú ŪĆźŽŹÖžĚī ž£ľŽ°ú ŽįúžÉĚŪēėÍ≤Ć ŽźúŽč§[8]. žĶúÍ∑ľžóźŽäĒ žöīŽŹôžĄĪžĚī žč¨Žįēžąėžóź žėĀŪĖ•žĚĄ ŽĮłžĻėžßÄ žēäÍ≥†, žÜźžČĹÍ≤Ć žÉĀŪÉúžĚė ŪôēžĚłžĚī ÍįÄŽä•Ūēú žÜźŽ™©Ūėē žöīŽŹôŽüČ žł°ž†ē ÍłįÍłįÍįÄ žÜĆÍįúŽźėžóąŽč§.
Ž≥ł žóįÍĶ¨žóźžĄúŽäĒ žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻėŽ•ľ žā¨žö©Ūēėžó¨ žĻėÍ≥ľžóźžĄú žĻ®žú§ Žßąž∑®Ž•ľ ŪĖČŪēú ŪõĄ žĚīŽ£®žĖīžßÄŽäĒ Ž≥ĶŪē© Ž†ąžßĄ ž∂©ž†ĄÍ≥ľ ÍłįžĄĪÍłąžÜćÍīĞ̥ žā¨žö©Ūēú žąėŽ≥Ķ žßĄŽ£ĆžóźžĄú ŽįúžÉĚŪēėŽäĒ žēĄžĚīŽď§žĚė žä§Ū䳎†ąžä§ ž†ēŽŹĄŽ•ľ žēĆžēĄŽ≥īÍ≥†žěź ŪēėžėÄŽč§.
‚Ö°. žóįÍĶ¨ ŽĆÄžÉĀ ŽįŹ Žį©Ž≤ē
1. žóįÍĶ¨ ŽĆÄžÉĀ
Ž≥ł žóįÍĶ¨ŽäĒ Žč®ÍĶ≠ŽĆÄŪēôÍĶź žĻėÍ≥ľŽĆÄŪēô Ž∂ÄžÜćžĻėÍ≥ľŽ≥Ďžõź ÍłįÍīÄžÉĚŽ™Öžú§Ž¶¨ žúĄžõźŪöĆ(IRB)žĚė žč¨žĚėŽ•ľ ÍĪįž≥ź žßĄŪĖČŽźėžóąŽč§(IRB NO : H-1307/007/006). Ž≥łžõźžóź ŽāīžõźŪēú ŽßĆ 3žĄłžóźžĄú 6žĄłÍĻĆžßÄžĚė žĖīŽ¶įžĚī ž§Ď žěĄžÉĀ Í≤Äžā¨ ŽįŹ Žį©žā¨žĄ† Í≤Äžā¨Ž•ľ ŪÜĶŪēėžó¨ žąėŽ≥Ķ žĻėŽ£ĆÍįÄ ŪēĄžöĒŪēú 20Ž™ÖžĚĄ ŽĆÄžÉĀžúľŽ°ú ŪēėžėÄžúľŽ©į, žĚīž†ĄžĚė žĻėÍ≥ľ žĻėŽ£Ć Í≤ĹŪóėžĚī žěąŽäĒ žĖīŽ¶įžĚīŽäĒ Žįįž†úŪēėžėÄŽč§. Ž¨łžßĄ Í≤įÍ≥ľ ž†Ąžč† žßąŪôėžĚīŽāė ž†ēžč† žßÄž≤ī ŽďĪžĚė Ž¨łž†úÍįÄ žóÜŽäĒ ASA 1ŽďĪͳȞĚė žĖīŽ¶įžĚī ž§Ď Í≤Ğߥ žčú ŪėĎž°įž†ĀžĚł žĖīŽ¶įžĚīŽ•ľ ŽĆÄžÉĀžúľŽ°ú Ž≥īŪėłžěźžĚė ŽŹôžĚėŪēėžóź žóįÍĶ¨ÍįÄ žĚīŽ£®žĖīž°ĆŽč§.
20Ž™ÖžĚė žĖīŽ¶įžĚī ž§Ď žßĄŽ£Ć žčú Ž∂Äž†ēž†ĀžĚł ŽįėžĚĎ(Frankl 1~2)žĚĄ Ž≥īžĚł žĖīŽ¶įžĚī 2Ž™ÖžĚÄ ŪÜĶÍ≥Ą Í≤įÍ≥ľ ž≤ėŽ¶¨žóźžĄú ž†úžôłŪēėžėÄŽč§. 18Ž™ÖžĚė ŪŹČÍ∑† žóįŽ†ĻžĚÄ 55.4 ¬Ī 8.8ÍįúžõĒŽ°ú Žā®žēĄÍįÄ 8Ž™Ö, žó¨žēĄÍįÄ 10Ž™ÖžĚīžóąŽč§. žĚī ž§Ď 18Ž™Ö ž§Ď 9Ž™ÖžĚī 1ŪöĆ Žāīžõź, 5Ž™ÖžĚī 2ŪöĆ Žāīžõź, 4Ž™ÖžĚė ŪôėžēĄÍįÄ 3ŪöĆ ŽāīžõźŪēėžó¨ žĻėŽ£ĆŽ•ľ ŽßąŽ¨īŽ¶¨ŪēėžėÄŽč§.
2. žóįÍĶ¨ Žį©Ž≤ē
žč§ŪóėžĚÄ žĻėŽ£Ć žēĹžÜćžĚľžóź žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻė žį©žö© žßĀŪõĄŽ∂ÄŪĄį žĻėŽ£ĆÍįÄ ŽĀĚŽāú žčúž†źÍĻĆžßÄ žąėŽ≥Ķ žĻėŽ£Ć Žč®Í≥ĄŽ≥ĄŽ°ú 15žīąŽßąŽč§ žč¨ŽįēžąėŽ•ľ ÍłįŽ°ĚŪēėŽäĒ Žį©Ž≤ēžúľŽ°ú žßĄŪĖČŽźėžóąŽč§. žąėŽ≥Ķ žĻėŽ£Ć Žč®Í≥ĄŽäĒ Žč§žĚĆÍ≥ľ ÍįôžĚī Ž∂ĄŽ•ėŪēėžėÄŽč§.
1. žĻėŽ£Ć ž†Ą Žč®Í≥Ą(pre-OP), 2. Žßąž∑®(injection), 3. Žßąž∑® ŪõĄ Žč®Í≥Ą(post-inject), 4. Žü¨Ž≤ĄŽĆź ž†Āžö©(rubber dam), 5. žĻėžēĄ žā≠ž†ú(preparation), 6. žąėŽ≥Ķ(filling), 7. ÍłįžĄĪÍłąžÜćÍīÄ žąėŽ≥Ķ(SSC place), 8. žĻėŽ£Ć ŪõĄ Žč®Í≥Ą(post-OP)
Ž™®Žď† ŪôėžēĄŽäĒ žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻėŽ•ľ žį©žö©ŪēėÍ≥† žßĄŽ£Ćžč§Ž°ú Žď§žĖīžė® Ží§, žßĄŽ£Ćžč§ žĚėžěźžóźžĄú TSD (tell-show-do)Ž≤ēžĚĄ žā¨žö©Ūēėžó¨ žßĄŽ£Ćžóź ŽĆÄŪēú ÍįĄŽč®Ūēú žĄ§Ž™ÖžĚĄ ŽįõžēėžúľŽ©į, žĚīŪõĄ žĻ®žú§ Žßąž∑®Ž•ľ žčúŪĖČŪēú Ží§ Žü¨Ž≤ĄŽĆźžĚĄ ž†Āžö©Ūēėžó¨, žąėŽ≥Ķ žĻėŽ£ĆŽ•ľ ŽįõžēėŽč§. žąėŽ≥Ķ žĻėŽ£ĆŽäĒ ŽŹôžĚľŪēú žą†žěźžóź žĚėŪēīžĄú žčúŪĖČŽźėžóąžúľŽ©į, žĻ®žú§ Žßąž∑®ŽäĒ 1:100,000 žóźŪĒľŽĄ§ŪĒĄŽ¶įžĚĄ ŪŹ¨Ūē®Ūēú 2% žóľžāįŽ¶¨ŽŹĄžĻīžĚł(Ž¶¨ŽŹĄžĻīžĚł žóľžāįžóľžąėŪôĒŽ¨ľ-žóźŪĒľŽĄ§ŪĒĄŽ¶į ž£ľ, Ūúīžė®žä§¬ģ, ŽĆÄŪēúŽĮľÍĶ≠)žĚĄ žā¨žö©Ūēėžó¨ žčúŪĖČŪēėžėÄŽč§. žĻėŽ£Ć ž†Ą Žč®Í≥ĄŽäĒ žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻė žį©žö©Ž∂ÄŪĄį 2Ž∂Ą ŽŹôžēąžĚė žč¨ŽįēžąėŽ•ľ, Žßąž∑® ŪõĄ Žč®Í≥ĄŽäĒ Žßąž∑® 3Ž∂Ą ŪõĄžĚė žč¨ŽįēžąėŽ•ľ [8], žĻėŽ£Ć ŪõĄ Žč®Í≥ĄŽäĒ žĻėŽ£Ć žßĀŪõĄŽ∂ÄŪĄį 2Ž∂Ą ŽŹôžēąžĚė žč¨ŽįēžąėŽ•ľ žā¨žö©ŪēėžėÄŽč§.
žßĄŽ£Ć ž†Ą žč¨Žįēžąėžóź žėĀŪĖ•žĚĄ ž§Ą žąė žěąŽäĒ Žč¨Ž¶¨Íłį ŽďĪžĚė žöīŽŹôžĚÄ ŪĒľŪēėŽŹĄŽ°Ě ŽčĻŽ∂ÄŪēėžėÄŽč§. žßĄŽ£ĆŽäĒ Ūēú Ž™ÖžĚė žą†žěźžóź žĚėŪēīžĄú žßĄŪĖČŽźėžóąÍ≥†, Ž≥īž°įžěźÍįÄ žč¨ŽįēžąėŽ•ľ ÍłįŽ°ĚŪēėžėÄŽč§. žč¨Žįēžąė žł°ž†ēžĚĄ žúĄŪēī žā¨žö©Ūēú ÍłįÍ≥ĄŽäĒ Alpha(MIO, USA)žĚīŽ©į(Fig. 1-4), žā¨žĖĎžĚÄ Žč§žĚĆÍ≥ľ ÍįôŽč§(Table 1).
3. ŪÜĶÍ≥Ą Ž∂ĄžĄĚ
ŪÜĶÍ≥Ą Ž∂ĄžĄĚžĚÄ SPSS statistics 17.0(SPSS Inc., Chicago, IL, USA) ŪĒĄŽ°úÍ∑łŽě®žĚĄ žĚīžö©ŪēėžėÄŽč§. žĻėŽ£Ć Žč®Í≥ĄŽ≥Ą žč¨ŽįēžąėžĚė Ž≥ÄŪôĒŽäĒ Mann Whitney U testŽ•ľ žā¨žö©ŪēėžėÄžúľŽ©į, Žāīžõź Ūöüžąėžóź ŽĒįŽ•ł žč¨ŽįēžąėžĚė Ž≥ÄŪôĒŽäĒ Wilcoxon signed rank testŽ•ľ žĚīžö©Ūēėžó¨ Ž∂ĄžĄĚŪēėžėÄŽč§.
‚ÖĘ. Í≤į Í≥ľ
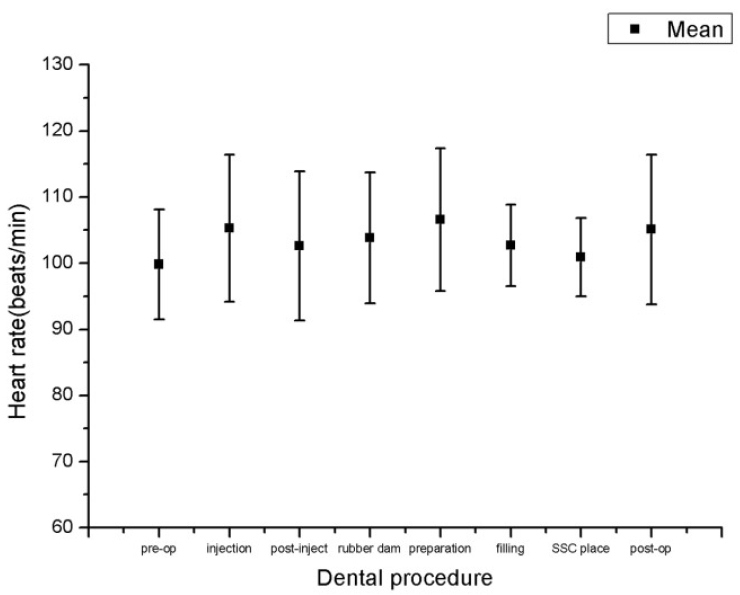
ž≤ėžĚĆžúľŽ°ú žßĄŽ£ĆŽ•ľ ŽįõžĚÄ ŪôėžēĄžĚė ŪŹČÍ∑† žč¨ŽįēžąėŽäĒ žúĄžĚė Í∑łŽěėŪĒĄ ŽįŹ ŪĎúžôÄ ÍįôŽč§(Fig. 5, Table 2). žĚīŽ≤ą žóįÍĶ¨žóźžĄú žč¨ŽįēžąėŽäĒ žĻėžēĄ žā≠ž†ú(mean heart rate = 106.6 ¬Ī 10.8 bpm)žóźžĄú ÍįÄžě• ŽÜížēėžúľŽ©į, Žč®Í≥ĄŽ≥Ą Ž≥ÄŪôĒŽüČžĚÄ Žßąž∑® žčú ÍįÄžě• ŽÜížēėŽč§. Í∑łŽü¨Žāė žĻėŽ£Ć Žč®Í≥Ą Ž≥Ą žč¨ŽįēžąėŽ•ľ ŽĻĄÍĶźŪēėžó¨ Ž≥īžēėžĚĄ ŽēĆ žú†žĚėŪēú žį®ŽäĒ ÍīÄžįįŽźėžßÄ žēäžēėŽč§(p > 0.05).
3ŪöĆ ŽāīžõźŪēú žĖīŽ¶įžĚīŽď§žĚĄ ŽĆÄžÉĀžúľŽ°ú Žāīžõź Ūöüžąėžóź ŽĒįŽ•ł žč¨ŽįēžąėŽ•ľ ŽĻĄÍĶźŪēėžėĞ̥ ŽēĆ(Fig. 6, Table 3) ž≤ę Ž≤ąžßł Žāīžõź(mean heart rate = 101.2 ¬Ī 3.7 bpm)Ž≥īŽč§ ŽĎź Ž≤ąžßł ŽāīžõźžĚė žč¨Žįēžąė(mean heart rate = 115.6 ¬Ī 4.8 bpm)ÍįÄ žú†žĚėŪēėÍ≤Ć ŽÜížēėžúľŽ©į(p < 0.05), ŽĎź Ž≤ąžßł ŽāīžõźŽ≥īŽč§ žĄł Ž≤ąžßł ŽāīžõźžĚė žč¨Žįēžąė(mean heart rate = 107.1 ¬Ī 5.1 bpm)ÍįÄ žú†žĚėŪēėÍ≤Ć ŽāģžēėŽč§(p < 0.05). ž≤ę Ž≤ąžßł ŽāīžõźÍ≥ľ žĄł Ž≤ąžßł Žāīžõź ÍįĄžĚė žú†žĚėŪēú žį®ŽäĒ ž°īžě¨ŪēėžßÄ žēäžēėŽč§(p > 0.05).
‚Ö£. žīĚÍīĄ ŽįŹ Í≥†žįį
Ž≥ł žóįÍĶ¨žóźžĄú žĻėŽ£Ć Žč®Í≥Ą Ž≥Ą žč¨ŽįēžąėŽäĒ žĻėŽ£Ć Žč®Í≥Ą 15žīąŽßąŽč§ žč¨ŽįēžąėžĚė ŪŹČÍ∑†žúľŽ°ú Í≥ĄžāįŪēėžėÄžúľŽ©į, žč¨ŽįēžąėŽäĒ ÍĶ≠žÜĆ Žßąž∑® Í≥ľž†ēžóźžĄú ÍįÄžě• ŪĀ¨Í≤Ć Ž≥ÄŪēėžėÄžßÄŽßĆ, ŪÜĶÍ≥ĄŪēôž†ĀžúľŽ°ú žú†žĚėŪēú žį®ŽäĒ ž°īžě¨ŪēėžßÄ žēäžēėŽč§. Myers ŽďĪ[10]žĚÄ Žßąž∑® ž†Ą Žč®Í≥ĄžóźžĄú Žßąž∑®žóź ŽĆÄŪēú Ž∂ąžēąÍįźžúľŽ°ú ŪŹČÍ∑† žč¨ŽįēžąėÍįÄ ÍįÄžě• ŽÜíÍ≤Ć ŽāėŪÉÄŽāúŽč§Í≥† Ž≥īÍ≥†ŪēėžėÄžúľŽ©į, West ŽďĪ[11], Venham ŽďĪ[13]žĚÄ Žßąž∑® ž§ĎžĚė žč¨ŽįēžąėÍįÄ ÍįÄžě• ŽÜíÍ≤Ć ŽāėŪÉÄŽāúŽč§Í≥† ŪēėžėÄŽč§. Aristidis ŽďĪ[3]žĚÄ Žßąž∑® ž†Ą, Žßąž∑® ŪõĄ, žßĄŽ£Ć ŪõĄžĚė žč¨ŽįēžąėŽ•ľ ŽĻĄÍĶźŪēėžėĞ̥ ŽēĆ Žßąž∑® ŪõĄžĚė žč¨ŽįēžąėÍįÄ ÍįÄžě• ŽÜížēėŽč§Í≥† ŪēėžėÄžúľŽ©į, žĚīŽäĒ Žßąž∑® žčúžĚė žěźÍ∑ĻÍ≥ľ Ž™łžĚė Íłīžě• žÉĀŪÉú ŽēĆŽ¨łžĚīŽĚľÍ≥† ŪēėžėÄŽč§. Poiset ŽďĪ[12]žĚÄ Žßąž∑® ŪõĄ ŪėĻžĚÄ ž£ľžā¨ ŽįĒŽäė ž†úÍĪį 1Ž∂Ą ŪõĄžóź žĶúŽĆÄ žč¨ŽįēžąėŽ•ľ Ž≥īžėÄŽč§Í≥† ŪēėžėÄŽäĒŽćį, žĚīŽäĒ Žßąž∑® žē°žóź žĚėŪēú Í≤įŪē© ž°įžßĀžĚė ŪĆĹŽĆÄÍįÄ ž£ľžā¨ ŽįĒŽäėŽ°ú ž†źŽßȞ̥ žįĆŽ•īŽäĒ Í≤ÉŽ≥īŽč§ ŽćĒžöĪ ŪÜĶž¶ĚžĚĄ žú†ŽįúŪēėÍłį ŽēĆŽ¨łžĚīÍĪįŽāė ÍĶ≠žÜĆ Žßąž∑®žē° žÜćžĚė žóźŪĒľŽĄ§ŪĒĄŽ¶įžĚī ž†Ąžč†ž†Ā žąúŪôėÍ≥ĄŽ°ú žú†žěÖŽźėžĖī žč¨ŽįēŽŹôžĚė ž¶ĚÍįÄŽ•ľ ÍįÄž†łžė§ŽäĒŽćį žēĹ 1Ž∂ĄžĚī ÍĪłŽ¶¨Íłį ŽēĆŽ¨łžĚīŽĚľÍ≥† ŪēėžėÄŽč§.
Žßąž∑®Ž°ú žĚłŪēú žč¨Žįēžąė ž¶ĚÍįÄ Íłįž†Ąžóź ŽĆÄŪēīžĄúŽäĒ žĚėÍ≤¨žĚī Ž∂ĄŽ∂ĄŪēėžßÄŽßĆ, Žßąž∑®žóź ŽĆÄŪēú žėąžÉĀžĚī žēĄŽßąŽŹĄ ŪôėžěźžóźÍ≤Ć žä§Ū䳎†ąžä§Ž°ú žěĎžö©Ūēėžó¨ žĹĒŪčįžĹĒžä§ŪÖĆŽ°úžĚīŽďúžĚė Ž∂ĄŽĻĄ ŽįŹ Ūėąžēē, žč¨ŽįēžąėžĚė Ž≥ÄŪôĒŽ•ľ žīąŽěėŪēėÍ≥†, ÍĶ≠žÜĆŽßąž∑®ž†úžóź ŪŹ¨Ūē®Žźú žôłžĚłžĄĪ žĻīŪÖĆžĹúŽĚľŽĮľÍ≥ľ žä§Ū䳎†ąžä§Ž°ú žĚłŪēėžó¨ Ž∂Äžč† žąėžßąžóźžĄú Ž∂ĄŽĻĄŽźú ŽāīžĚłžĄĪ žĻīŪÖĆžĹúŽĚľŽĮľžúľŽ°ú žč¨ŽįēžąėžĚė ž¶ĚÍįÄÍįÄ ŽāėŪÉÄŽāėÍ≤Ć ŽźúŽč§Í≥† Ž≥ľ žąė žěąŽč§[4].
žč¨Žįēžąė žěźž≤īŽäĒ žĻėžēĄ žā≠ž†ú Í≥ľž†ēžóźžĄú ÍįÄžě• ŽÜíÍ≤Ć ŽāėŪÉÄŽā¨žúľŽ©į, žĚīŽäĒ Myers ŽďĪ[10]Í≥ľ, Poiset ŽďĪ[12]žĚī ŽįúŪĎúŪēú Í≤įÍ≥ľžôÄŽäĒ žį®žĚīÍįÄ žěąžóąŽč§. Í∑łŽď§žĚÄ žôÄŽŹô ŪėēžĄĪ Žč®Í≥ĄžóźžĄú ŪŹČÍ∑† žč¨ŽįēžąėÍįÄ ÍįźžÜĆŪēėŽäĒ Í≤ɞ̥ ÍīÄžįįŪēėžėÄÍ≥†, žĚīŽäĒ Žßąž∑® ŪõĄžĚė žēąŽŹĄÍįźžĚĄ ŽįėžėĀŪēėŽäĒ Í≤ÉžĚīŽ©į, žôÄŽŹô ŪėēžĄĪžĚī ŪÜĶž¶ĚžĚĄ žú†ŽįúŪēėŽäĒ žßĄŽ£ĆÍįÄ žēĄŽčėžĚĄ ŽāėŪÉÄŽāłŽč§Í≥† ŪēėžėÄŽč§. Í∑łŽü¨Žāė Myers ŽďĪÍ≥ľ Poiset ŽďĪžĚė žóįÍĶ¨ŽäĒ žĚīž†ĄžĚė žĻėÍ≥ľ Žāīžõź Í≤ĹŪóėžĚī žěąŽäĒ žēĄžĚīŽď§žĚĄ ŽĆÄžÉĀžúľŽ°ú ŪēėžėÄžúľŽ©į, Ž≥ł žóįÍĶ¨žóźžĄúžĚė Í≤įÍ≥ľŽäĒ ž≤ę žĻėÍ≥ľžßĄŽ£ĆŽ•ľ ŽįõžĚÄ žēĄžĚīŽď§žĚė žč¨ŽįēžąėŽ•ľ žł°ž†ēŪēú Í≤ÉžúľŽ°ú, ž≤ę žßĄŽ£ĆŽ•ľ ŽįõžĚÄ žēĄžĚīŽď§žóźÍ≤ĆŽäĒ žôÄŽŹô ŪėēžĄĪ žčú ŽįúžÉĚŪēėŽäĒ žÜĆŽ¶¨Žāė ŪēłŽďúŪĒľžä§žĚė žßĄŽŹôžĚī žĚĶžąôŪēėžßÄ žēäÍłį ŽēĆŽ¨łžĚł Í≤ÉžúľŽ°ú žÉĚÍįĀŽźúŽč§.
Žāīžõź ŪöüžąėŽ≥Ą žč¨ŽįēžąėžĚė Ž≥ÄŪôĒŽ•ľ žāīŪéīŽ≥īŽ©ī, ž≤ėžĚĆ Žāīžõźžóź ŽĻĄŪēī ŽĎź Ž≤ąžßł ŽāīžõźžóźžĄú žč¨ŽįēžąėÍįÄ žú†žĚėŪēėÍ≤Ć ŽÜížēėÍ≥†, Žč§žčú žĄł Ž≤ąžßł ŽāīžõźžóźžĄú ŽĎź Ž≤ąžßł Žāīžõźžóź ŽĻĄŪēī žč¨ŽįēžąėÍįÄ žú†žĚėŪēėÍ≤Ć ŽāģÍ≤Ć ŽāėŪÉÄŽā¨Žč§. žĚīŽäĒ ÍĶ≠žÜĆ Žßąž∑®Ž•ľ ŪŹ¨Ūē®Ūēú žßĄŽ£ĆŽ•ľ 4ŪöĆ žĚīžÉĀ žč§žčúŪēėžėĞ̥ ŽēĆ ŪÉÄžē° žēĆŪĆĆ žēĄŽįÄŽĚľžēĄž†úžĚė Ž≥ÄŪôĒ ŽįŹ žč¨ŽįēžąėŽ•ľ ŽįĒŪÉēžúľŽ°ú Ūēú Aristidis ŽďĪ[3]žĚė 3Ž≤ąžßł Žāīžõź žĚīŪõĄžóźŽäĒ žßĄŽ£Ć žčú žä§Ū䳎†ąžä§Ž•ľ Žćú ŽäźŽāĎ觎äĒ žóįÍĶ¨ Í≤įÍ≥ľžôÄ žú†žā¨ŪēėžėÄŽč§. ŪēīŽčĻ žóįÍĶ¨žóźžĄúŽäĒ ŽßąžßÄŽßČ ŽāīžõźžĚł ŽĄ§ Ž≤ąžßł ŽāīžõźžóźžĄú žä§Ū䳎†ąžä§ ÍįźžÜĆŽ•ľ Ž≥īžėÄžúľŽ©į, ž†ÄžěźŽäĒ žēĄžĚīŽď§žĚī žĻėŽ£ĆžôÄ žßĄŽ£Ćžč§žĚė ŪôėÍ≤Ĺžóź ž†źžį® žĚĶžąôŪēīž†ł ÍįÄŽäĒ Í≤É ÍįôŽč§Í≥† ŪēėžėÄŽč§. Ž≥ł žóįÍĶ¨žóźžĄú 3ŪöĆŽ°ú ŽāėŽąĄžĖī žßĄŪĖČŽźú žĻėŽ£ĆŽ•ľ ŽįõžĚÄ žĖīŽ¶įžĚīŽď§žĚė Í≤Ĺžöį, žĄł Ž≤ąžßł ŽāīžõźžóźžĄú žč¨ŽįēžąėžĚė ÍįźžÜĆŽ•ľ Ž≥īžėÄŽč§. žĚīŽäĒ žó¨Žü¨ Ž≤ąžĚė Í≤ĹŪóėžúľŽ°ú ŽćĒ žĚīžÉĀ žßĄŽ£ĆÍįÄ ŽāĮžĄ§žßÄ žēäžēĄžĄú žĚľ žąė žěąÍ≥†, ŪôėžēĄŽď§žĚī žĄł Ž≤ąžßłžóźžĄú žĻėŽ£ĆÍįÄ ŽßąŽ¨īŽ¶¨ ŽźúŽč§ŽäĒ ž†źžĚĄ žēĆÍ≥† žēąŽŹĄÍįźžĚĄ ŽäźÍľąÍłį ŽēĆŽ¨łžĚľ žąėŽŹĄ žěąŽč§. Venham ŽďĪ[13]žĚÄ 4ŪöĆžóź ÍĪłž≥ź žßĄŽ£ĆŽ•ľ ŪēėžėĞ̥ ŽēĆ ÍĶ≠žÜĆ Žßąž∑®žôÄ ÍįôžĚÄ žä§Ū䳎†ąžä§ žÉĀŪô©žóźžĄú ŽāėŪÉÄŽāėŽäĒ ŽįėžĚĎžĚÄ Ž∂Äž†ēž†ĀžúľŽ°ú Ž≥ÄŪĖąžßÄŽßĆ, žĚīŽäĒ Žč§žĚĆ ŽāīžõźžóźžĄú Žč§Ž•ł žßĄŽ£Ć Žč®Í≥Ąžóź žėĀŪĖ•žĚĄ ŽĮłžĻėžßÄ žēäŽäĒŽč§Í≥† ŪēėžėÄžúľŽ©į, žä§Ū䳎†ąžä§ÍįÄ žóܞ̥ Í≤ÉžúľŽ°ú žėąžÉĀŽźėŽäĒ žßĄŽ£Ć Žč®Í≥ĄžóźžĄúŽäĒ ŪôėžēĄŽď§žĚī žĚĶžąôŪēīžßÄŽäĒ Í≤É ÍįôŽč§Í≥† ŪēėžėÄŽč§. Í∑łŽü¨Žāė žĚīŽ≤ą žóįÍĶ¨žóźžĄúŽäĒ žä§Ū䳎†ąžä§Ž•ľ Žćú žú†ŽįúŪēėŽäĒ Žč§Ž•ł žßĄŽ£Ć Žč®Í≥ĄžĚė žč¨ŽįēžąėŽŹĄ ŽĎź Ž≤ąžßł ŽāīžõźžóźžĄúŽäĒ žÉĀŽčĻŪěą ž¶ĚÍįÄŽź®žĚĄ ÍīÄžįįŪē† žąė žěąžóąŽč§.
Ž≥ł žóįÍĶ¨žóźžĄú žč¨ŽįēžąėŽ•ľ žł°ž†ēŪēėÍłį žúĄŪēī žā¨žö©Žźú žÜźŽ™©Ūėē žł°ž†ē žě•žĻėŽäĒ žõźŽěė žöīŽŹô ž§ĎžĚł žÉĀŪÉúžóźžĄú žĄ†žąė žä§žä§Ž°ú žč¨ŽįēžąėŽ•ľ ŪôēžĚłŪēėÍĪįŽāė, Ž©ÄŽ¶¨ ŽĖ®žĖīžßĄ žúĄžĻėžóźžĄú žĄ†žąėžĚė žÉĀŪÉúŽ•ľ ŪôēžĚłŪēėÍłį žúĄŪēú Ž™©ž†ĀžúľŽ°ú ÍįúŽįúŽźėžóąŽč§. Íłįž°īžĚė ŪĀīŽ¶ĹžĚīŽāė Ž∂Äžį©Ūėē tabžĚĄ ÍįĞߥ žĄľžĄúžóź ŽĻĄŪēīžĄú žēĄžĚīŽď§žĚī ÍĪįŽ∂ÄÍįź žóÜžĚī žį©žö©ŪēėŽäĒ Ž™®žäĶžĚĄ ÍīÄžįįŪē† žąė žěąžóąžúľŽ©į, žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻėžĚė žā¨žö©žĚÄ žēĄžĚīŽď§žĚė žõÄžßĀžěĄžúľŽ°ú ŪĀīŽ¶Ĺ ŪėēŪÉúžĚė žĄľžĄúÍįÄ ŪÉąŽĚĹŪēėŽ©īžĄú ŽįúžÉĚŪēėŽäĒ žāįžÜĆ ŪŹ¨ŪôĒŽŹĄ žł°ž†ēÍłįžĚė žěėŽ™ĽŽźú ŪĆźŽŹÖ ÍįÄŽä•žĄĪžĚĄ ž§Ąžó¨ž§Ą žąė žěąžĚĄ Í≤ÉžĚīŽč§. Íłįž°īžóź ž∂úžčúŽźú žāįžÜĆ ŪŹ¨ŪôĒŽŹĄ žł°ž†ēÍłįžôÄ ŽĻĄÍĶźŪē† ŽēĆ žč¨Žįēžąė žł°ž†ē žčú žú†žĚėŪēú žį®žĚīŽ•ľ Ž≥īžĚīžßÄ žēäžēėŽč§. ŽėźŪēú ŽłĒŽ£®Ūą¨žä§ 4.0žĚĄ žßÄžõźŪēėŽäĒ žä§ŽßąŪäł ÍłįÍłįžôÄ žóįÍ≤įŪēėžó¨ žĚľž†ē ÍĪįŽ¶¨žóźžĄú žě•žĻėŽ•ľ žě•žį©Ūēú žĚīžĚė žč¨ŽįēžąėŽ•ľ žč§žčúÍįĄžúľŽ°ú žł°ž†ēŪē† žąė žěąŽäĒ ÍłįŽä•žúľŽ°ú žč§žčúÍįĄžúľŽ°ú žä§ŪÖĆžĚīžÖėžĚīŽāė Žč§Ž•ł Í≤ĹÍ≥† žě•žĻėžôÄ žóįŽŹôŪēėžó¨ žā¨žö©ŪēėŽäĒ ŽďĪ Žč§žĖĎŪēú Ž∂ĄžēľžóźžĄú žĚīŽ•ľ Ūôúžö©Ūē† žąė žěąžĚĄ Í≤ÉžĚīŽč§[9].
ŽĻĄŽ°Ě žõÄžßĀžěĄžóź žėĀŪĖ•žĚĄ ŽįõžßÄ žēäŽäĒ žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻėŽ•ľ žā¨žö©ŪēėžėÄžßÄŽßĆ, žĻėŽ£Ć ŽčĻžčú žĻėŽ£ĆŽ•ľ ÍĪįŽ∂ÄŪēėŽ©į, Ž™łŽ∂ÄŽ¶ľžĚĄ Ž≥īžĚīŽäĒ ŽďĪžĚė Frankl scale 1~2žĚė Ž∂Äž†ēž†ĀžĚł ŽįėžĚϞ̥ Ž≥īžĚł žĖīŽ¶įžĚī 2Ž™ÖžĚė žč¨ŽįēžąėŽäĒ ŪÜĶÍ≥Ą ž≤ėŽ¶¨ Í≥ľž†ēžóźžĄú ž†úžôłŪēėžėÄŽäĒŽćį, žĚīŽäĒ ÍĶ≠žÜĆ Žßąž∑® žčú žč†ž≤ī žõÄžßĀžěĄžĚĄ Ž≥īžĚł žēĄžĚīŽď§žóźžĄú žč¨Žįēžąė ž¶ĚÍįÄŽ•ľ Ž≥īžėÄžúľŽ©į, žõÄžßĀžěĄžĚī žóÜÍĪįŽāė ŪĎúž†ē Í∑ľžú° ŽďĪŽßĆ žā¨žö©Ūēú Í≤ĹžöįžóźŽäĒ žč¨Žįēžąė ÍįźžÜĆŽ•ľ Ž≥īžėĎ觎äĒ Í≤įÍ≥ľ ŽēĆŽ¨łžĚīŽč§[14]. Í≥®Í≤©Í∑ľžĚė žõÄžßĀžěĄžĚī žä§Ū䳎†ąžä§žĚė ŽįėžĚĎžúľŽ°ú ŽāėŪÉÄŽāú Í≤ɞ̾ žąėŽŹĄ žěąÍ≥†, ŪėĻžĚÄ žēĄŽčź žąėŽŹĄ žěąžßÄŽßĆ Í≥®Í≤©Í∑ľžĚīŽāė, Ūėąžēē, ŪėłŪĚ°žąė ŽėźŪēú žč¨Žįēžąėžóź žėĀŪĖ•žĚĄ ŽĮłžĻėŽĮÄŽ°ú žä§Ū䳎†ąžä§Ž°ú žĚłŪēú žč¨ŽįēžąėžĚė Ž≥ÄŪôĒŽßƞ̥ ŪŹČÍįÄŪēėÍłį žúĄŪēīžĄú Žįįž†úŪēėÍ≥† Ž∂ĄžĄĚŪēėžėÄŽč§.
žł°ž†ēŽźú žč¨ŽįēžąėŽäĒ žóįŽ†Ļžóź ŽĒįŽ•ł ž†ēžÉĀ žč¨Žįēžąė 65~110 bpm [15]Í≥ľ ŽĻĄÍĶź žčú ž†ēžÉĀ Ž≤Ēž£ľŽ•ľ ŪĀ¨Í≤Ć Ž≤óžĖīŽāėžßÄŽäĒ žēäžēėžßÄŽßĆ ŽĆÄž≤īž†ĀžúľŽ°ú ŽÜížēėŽč§. žĚīŽäĒ žĻėÍ≥ľ Žāīžõź žěźž≤īÍįÄ žĖīŽ¶įžĚīŽď§žóźÍ≤Ć žč¨Ž¶¨ž†ĀžĚł Ž∂ÄŽčīÍįźžúľŽ°ú žěĎžö©ŪēėžėÄÍłį ŽēĆŽ¨łžĚľ ÍįÄŽä•žĄĪžĚī žěąžúľŽ©į, Žāīžõź ž†Ą žßϞ󟞥ú žč¨Žįēžąė žł°ž†ē ŽďĪžĚĄ ŪÜĶŪēī ŪôēžĚłŪēī Ž≥ľ žąė žěąžĚĄ Í≤ÉžĚīŽč§. Í∑łŽ¶¨Í≥† ž∂ĒÍįÄž†ĀžúľŽ°ú Ž≥īŽč§ ŽßéžĚÄ žĚłžõź žąėŽ•ľ ŽĆÄžÉĀžúľŽ°ú Ūēú žóįÍĶ¨ÍįÄ ŪēĄžöĒŪē† Í≤ÉžúľŽ°ú žÉĚÍįĀŽźúŽč§. ŽėźŪēú 3ŪöĆ žĚīžÉĀžĚė Žāīžõź ŪöüžąėŽ•ľ Í≤ĹŪóėŪēú žĖīŽ¶įžĚīžôÄ Žßąž∑®Ž•ľ ŪŹ¨Ūē®ŪēėžßÄ žēäžĚÄ žßĄŽ£ĆŽ•ľ Í≤ĹŪóėŪēú žĖīŽ¶įžĚīžóźÍ≤ĆžĄú žč¨ŽįēžąėžĚė Ž≥ÄŪôĒÍįÄ žĖīŽĖ§ žĖĎžÉĀžúľŽ°ú žĚľžĖīŽāėŽäĒžßÄŽŹĄ Í≥ĄžÜ枆ĀžĚł ÍīÄžįįžĚī ŪēĄžöĒŪē† Í≤ÉžĚīŽč§.
Ž≥ł žóįÍĶ¨ŽäĒ ž≤ėžĚĆžúľŽ°ú žĻėÍ≥ľžóź ŽāīžõźŪēėŽäĒ žĖīŽ¶įžĚīŽ•ľ ŽĆÄžÉĀžúľŽ°ú žßĄŽ£ĆžĚė žĖīŽĖ§ Ž∂ÄŽ∂ĄžĚī žä§Ū䳎†ąžä§Ž°ú žěĎžö©ŪēėŽäĒžßÄŽ•ľ žēĆžēĄŽ≥īÍłį žúĄŪēīžĄú žßĄŪĖČŽźėžóąŽč§. žóįÍĶ¨ ŽĆÄžÉĀžĚė žóįŽ†ĻžĚĄ 3~6žĄłŽ°ú ž†ēŪēėžėÄŽäĒŽćį, žĚīŽäĒ 3žĄłŽ∂ÄŪĄįŽäĒ žĻėŽ£Ć žĄĪžąôÍłįžóź ŽŹĄŽč¨Ūēėžó¨ ÍįÄŽßĆŪěą žēČžēĄžěąžĚĄ žąė žěąŽäĒ Žä•Ž†•Í≥ľ žēĹ 12~20Ž∂ĄÍįĄ Í≤¨ŽĒú žąė žěąŽäĒ žĚłŽāīžč¨žĚĄ ÍįĞߥŽč§. ŽĒįŽĚľžĄú TSDŽ≤ēžóź ŽĒįŽĚľ ÍįĄŽč®Ūēú ÍįÄŽ•īžĻ®Í≥ľ žĄ§Ž™ÖžĚĄ žĚīŪēīŪē† žąė žěąÍ≥† žēĄžĚīŽď§žĚė ŪėĎž°įž†ĀžĚł ŪĖČŽŹôžĚĄ ÍłįŽĆÄŪē† žąė žěąÍłį ŽēĆŽ¨łžóź[6], žēĹŽ¨ľž†ĀžĚł Žį©Ž≤ē ŽĆĞ膞óź ŪĖČŽŹô ž°įž†ąžĚĄ ŪÜĶŪēėžó¨ žßĄŽ£ĆŽ•ľ ŪēėŽäĒ Í≤ĹžöįÍįÄ ŽßéžēĄžßĄŽč§. ŽėźŪēú 7žĄł žĚīŪõĄžóźŽäĒ ŪēôŽ†ĻÍłįžóź ž†ĎžĖīŽď§Ž©īžĄú žĄ§Ž¨łžßÄŽ•ľ ŪÜĶŪēú žč¨Ž¶¨ žÉĀŪÉúžóź ŽĆÄŪēú žł°ž†ēžĚī žĖīŽäź ž†ēŽŹĄ ÍįÄŽä•ŪēīžßÄŽĮÄŽ°ú, žÉĚž≤īž†Ā ŽįėžĚϞ̥ ŪÜĶŪēú žä§Ū䳎†ąžä§ žł°ž†ēžĚī 3~6žĄł žĖīŽ¶įžĚīžóźžĄú ŽćĒžöĪ žĚėŽĮłŽ•ľ ÍįĖŽäĒŽč§Í≥† žÉĚÍįĀŪēėžėÄŽč§.
DFA, DBMPŽäĒ Í≥ĶŪŹ¨, ŪôėžěźžĚė žĄĪÍ≤©, ŪĖČŽŹô, ŪÉúŽŹĄ ŽďĪ Žč§žĖĎŪēú žöĒžĚłžĚĄ ŽįĒŪÉēžúľŽ°ú žÉĚÍłįŽ©į Klilngberg ŽďĪ[5]žĚė žóįÍĶ¨ Í≤įÍ≥ľžóźžĄúŽäĒ žĻėÍ≥ľžóźžĄúžĚė ŪÜĶž¶ĚžĚīŽāė Ž∂Äž†ēž†ĀžĚł Í≤ĹŪóėžĚī DFAžôÄ DBMPžĚė žõźžĚłžĚīŽĚľÍ≥† ŪēėžėÄŽč§. DFAžôÄ DBMPŽ•ľ ÍĶ¨Ž∂ĄŪēėŽäĒ Í≤ÉžĚÄ ž§ĎžöĒŪēúŽćį, DBMPŽ•ľ Ž≥īžĚł ŪôėžēĄ ž§Ď 27% ŽßĆžĚī DFAžôÄ DBMPŽ•ľ Ūē®ÍĽė Ž≥īžėÄžúľŽ©į, DFA žĖīŽ¶įžĚī ž§Ď 61% ŽßĆžĚī DBMPŽ•ľ Ž≥īžėÄŽč§[5]. ž¶Č žĖīŽĖ§ žĖīŽ¶įžĚīŽäĒ žĻėÍ≥ľ žßĄŽ£Ćžóź ŽĆÄŪēīžĄú ŽĎźŽ†§žõĞ̥ ŽäźŽĀľžßÄŽßĆ, žÉĀŪô© žěźž≤īŽ•ľ ž°įž†ąŪē† žąė žěąžúľŽ©į, žĖīŽĖ§ žĖīŽ¶įžĚīŽäĒ ÍĪĪž†ēžĚĄ ŪĎúŪėĄŪēėžßÄ žēäÍ≥†, ŪĖČŽŹôžúľŽ°ú ŽĎźŽ†§žõĞ̥ ŪĎúž∂úŪēėÍłįŽŹĄ ŪēėÍłį ŽēĆŽ¨łžóź[1] žĖīŽ¶įžĚīžĚė žĻėÍ≥ľ žßĄŽ£ĆžóźžĄú ŪėĎž°įŽŹĄŽßƞ̥ ŪÜĶŪēīžĄú žä§Ū䳎†ąžä§Ž•ľ ŪŹČÍįÄŪēėŽäĒ Žį©Ž≤ēžĚÄ ž†ēŪôēŪēėžßÄ žēäžĚĄ žąė žěąŽč§. ŽĒįŽĚľžĄú žč¨ŽįēžąėŽ•ľ žĚīžö©Ūēú žä§Ū䳎†ąžä§ žł°ž†ēŽ≤ēžĚÄ ŪėĎž°įž†ĀžĚīžßÄŽßĆ žč§žĚÄ žä§Ū䳎†ąžä§Ž•ľ Í≤™Í≥† žěąŽäĒ žēĄžĚīŽď§žóźžĄú žú†žö©ŪēėÍ≤Ć žā¨žö©Žź† žąė žěąžĚĄ Í≤ÉžĚīŽč§.
žÜĆžēĄžĻėÍ≥ľ žĚėžā¨ÍįÄ žēĄžĚīŽď§žĚė žč¨Ž¶¨ žÉĀŪÉúžóź ŽĆÄŪēī žēĆ žąė žěąŽč§Ž©ī, Ž≥īŽč§ ž≤īÍ≥Ąž†ĀžĚł ž†ĎÍ∑ľžĚī ÍįÄŽä•ŪēīžßÄÍ≥†, Íłīžě•Ūēú žÉĀŪÉúžóź žěąŽäĒ žēĄžĚīŽď§žóźÍ≤Ć žĘÄ ŽćĒ ŽßéžĚÄ ÍīÄžč¨Í≥ľ ŽįįŽ†§Ž°ú žßĄŽ£ĆŽ•ľ Žćú ŽĎźŽ†§žöī Í≤ÉžúľŽ°ú žĚłžßÄŪē† žąė žěąÍ≤Ć ŽŹĄžôÄ ž§Ą Í≤ÉžĚīŽč§. žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻėŽ•ľ žā¨žö©Ūēú ÍįúŽ≥Ąž†ĀžĚł žč¨Žįēžąė žł°ž†ēžĚĄ ŪÜĶŪēīžĄú Žč§žĚĆ Žāīžõź žčú ŪäĻž†ē žßĄŽ£Ć Í≥ľž†ēžóźžĄú ŽįúžÉĚŪēėŽäĒ žä§Ū䳎†ąžä§Ž•ľ žĶúžÜĆŪôĒŪēėÍłį žúĄŪēī ž£ľžĚėŪē®žúľŽ°úžć® Ž≥īŽč§ ŽßĆž°Īžä§Žü¨žöī žĻėŽ£ĆÍįÄ ÍįÄŽä•Ūē† Í≤ÉžĚīŽč§. ŪäĻŪěą ŽāėžĚīÍįÄ žēĄž£ľ žĖīŽ¶į žēĄžĚīŽď§žĚīŽāė Ž≥īŽč§ ŽĮľÍįźŪēú žēĄžĚīžóźÍ≤ĆžĄú ž†Āž†ąŪēú Ūôėžěź ÍīÄŽ¶¨ŽäĒ, ŽĮłŽěėžĚė žĻėÍ≥ľŽāė Ž≥Ďžõź žßĄŽ£Ćžóź ŽĆÄŪēīžĄú ŪôėžěźžóźÍ≤Ć Ž≥īŽč§ ͳ枆ēž†ĀžĚł ŪÉúŽŹĄŽ•ľ ÍįĖÍ≤ĆŪēīž§Ą Í≤ÉžĚīŽč§.
‚Ö§. Í≤į Ž°†
ž≤ę žĻėÍ≥ľ žĻėŽ£ĆŽ•ľ ŽįõžĚÄ žēĄžĚīŽď§žĚĄ ŽĆÄžÉĀžúľŽ°ú žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ē žě•žĻėŽ•ľ žā¨žö©Ūēėžó¨ žč¨ŽįēžąėŽ•ľ ž°įžā¨ŪēėžėĞ̥ ŽēĆ, Žč§žĚĆÍ≥ľ ÍįôžĚÄ Í≤įŽ°†žĚĄ žĖĽžĚĄ žąė žěąžóąŽč§. ŪôėžēĄžĚė žĻėŽ£Ć Žč®Í≥ĄŽ≥Ą žč¨Žįēžąė ŽĻĄÍĶźžóźžĄú, žč¨Žįēžąė Ž≥ÄŪôĒŽäĒ Žßąž∑® žčú ÍįÄžě• ŽÜíÍ≤Ć ŽāėŪÉÄŽā¨žúľŽ©į, žč¨ŽįēžąėŽäĒ žĻėžēĄ žā≠ž†úžóźžĄú ÍįÄžě• ŽÜížēėžúľŽāė, Žč®Í≥ĄŽ≥Ą žú†žĚėŪēú žį®žĚīŽäĒ ÍīÄžįįŽźėžßÄ žēäžēėŽč§. 3ŪöĆ ŽāīžõźŪēú ŪôėžěźŽ•ľ ŽĆÄžÉĀžúľŽ°ú ÍįĀ ŽāīžõźžĚė žč¨ŽįēžąėŽ•ľ ŽĻĄÍĶźŪēėžėĞ̥ ŽēĆ, ž≤ę Ž≤ąžßł Žāīžõźžóź ŽĻĄŪēī ŽĎź Ž≤ąžßł ŽāīžõźžĚī žú†žĚėŪēėÍ≤Ć ŽÜížēėžúľŽ©į, ŽĎź Ž≤ąžßł Žāīžõźžóź ŽĻĄŪēī žĄł Ž≤ąžßł ŽāīžõźžĚī žú†žĚėŪēėÍ≤Ć ŽāģžēėŽč§. ž≤ę Ž≤ąžßłžôÄ žĄł Ž≤ąžßł ŽāīžõźžčúžĚė žč¨ŽįēžąėŽäĒ žú†žĚėŪēú žį®žĚīÍįÄ ÍīÄžįįŽźėžßÄ žēäžēėŽč§. ž≤ėžĚĆžúľŽ°ú žĻ®žú§ Žßąž∑®Ž•ľ ŪŹ¨Ūē®Ūēú žąėŽ≥Ķ žĻėŽ£ĆŽ•ľ ŽįõžĚÄ ŪôėžēĄŽäĒ ŽĎź Ž≤ąžßł žßĄŽ£Ć žčú žä§Ū䳎†ąžä§Ž•ľ ŽßéžĚī ŽįõŽäĒ Í≤ÉžúľŽ°ú žÉĚÍįĀŽźėŽ©į, žĖīŽ¶įžĚīŽď§žĚī žĻėÍ≥ľžĚė žßĄŽ£Ć ŪôėÍ≤Ĺžóź žĚĶžąôŪēīžßÄŽ†§Ž©ī ž†ĀžĖīŽŹĄ 3ŪöĆ žĚīžÉĀžĚė ŽāīžõźžĚī ŪēĄžöĒŪē† Í≤ÉžúľŽ°ú žÉĚÍįĀŽźúŽč§. ŽėźŪēú žÜźŽ™©Ūėē žč¨Žįēžąė žł°ž†ēÍłįÍłįŽ•ľ žā¨žö©Ūē®žúľŽ°úžć® žēĄžĚīŽď§žĚī ÍĪįŽ∂ÄÍįź žóÜžĚī žóįÍĶ¨žóź žįłžó¨Ūē† žąė žěąžóąžúľŽ©į, žĚīŽ•ľ Ūôúžö©Ūēėžó¨ žßĄŽ£Ć žčú žēĄžĚīŽď§žĚė žč¨ŽįēžąėŽ•ľ žł°ž†ēŪēúŽč§Ž©ī ÍįúŽ≥Ąž†ĀžĚł Žßěž∂§Ūėē žßĄŽ£ĆÍįÄ ÍįÄŽä•Ūē† Í≤ÉžĚīŽč§. žēěžúľŽ°ú žĚīžóź ŽĆÄŪēú ž∂ĒÍįÄž†ĀžĚł žóįÍĶ¨ÍįÄ ŪēĄžöĒŪē† Í≤ÉžúľŽ°ú žÉĚÍįĀŽźúŽč§.








 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print