불확도를 고려한 Class I 부정교합 환자의 측방두부방사선영상 계측값
Lateral Cephalometric Measurements of Class I Malocclusion Patients with Uncertainty
Article information
Abstract
본 연구의 목표는 측방 두부계측방사선 사진의 분석에 이용되는 소프트웨어의 소급성 확보와 측정값의 불확도를 계산하는 것이다. 또한 이를 이용해 소아에서 교정치료를 위한 계측값의 참고 표준을 얻기 위한 기반을 마련하고자 하였다.
교정치료를 위해 서울대학교 치과병원 소아치과에 내원한 6세에서 13세 사이 환아 중 1급 부정교합으로 진단 받은 환아 100명의 데이터를 수집하였다. 소급성 확보를 위해 방사선 촬영이 가능한 phantom 장비를 제작하였으며, 현재 사용중인 계측 소프트웨어를 이용하여 phantom 장비의 길이와 각도를 측정하여 소프트웨어의 교정값을 계산하였다. 불확도 계산을 위해 100명의 측방두부방사선 영상 계측값과 반복측정에 의한 불확도와(A형 불확도) 최소분해능과 두부의 위치에 의한 불확도를(B형 불확도) 계산하였다. 이를 통해 합성표준불확도를 얻었으며 최종적으로 확장불확도를 계산하였다.
본 연구 결과 현재 사용중인 측방두부방사선사진 계측 프로그램이 높은 정확성과 신뢰도를 가지는 것을 확인하였다. 또한 교정값을 이용하여 계측값을 교정하였으며, 6 - 13세 한국인 소아에서의 교정계측치의 불확도를 계산하여 1급 부정교합 환아의 교정계측값의 95% 신뢰도를 가지는 분포범위를 제시하였다.
Trans Abstract
The aim of this study was to obtain the traceability of the software used to analyze lateral cephalometry and to calculate the uncertainty of the measurements. Furthermore, this study aimed to provide a basis for obtaining standard references for measurement values for orthodontic treatment in children.
Cephalometric data were collected from 100 children diagnosed with class I malocclusion between the ages 6 to 13 years who visited the pediatric dentist at Seoul National University Dental Hospital. To ensure traceability, a phantom device was created. Correction values were calculated by measuring the length and angle of the phantom device using the software. Type A uncertainty was calculated by obtaining the standard deviation of cephalometric measurements of 100 persons and the standard error of repeated measurements. Determination of the type B uncertainty was induced by minimum resolution and the position of the head. Using these, the combined standard uncertainty was obtained and the expanded uncertainty was calculated.
The results of this study confirm that the currently used software has high accuracy and reliability. Furthermore, the uncertainty of orthodontic measurements in Korean children aged 6 to 13 years was calculated, and distribution range for class I malocclusion with 95% confidence interval was suggested.
Ⅰ. 서 론
물리량에 대한 측정 결과를 보고할 때는 그 값의 신뢰도를 나타내는 어떤 정량적인 값을 함께 나타내어야 한다. 이를 통해 측정 결과를 이용하는 사람들이 그 결과의 신뢰도를 평가 할 수 있고, 다른 측정 결과나 표준과 비교 할 수 있다. 이를 위해 근래에는 불확도의 개념이 도입되어 널리 사용되고 있다[1,2]. 불확도(Uncertainty)는 “측정량 값을 합리적으로 추정한 값들의 분산특성을 나타내는 파라미터”로 정의되며 측정량의 최선의 추정값뿐만 아니라 추정값 범위의 신뢰 정도를 의미한다[1]. 즉, 측정결과의 불확도란 여러 번 측정을 하였을 때 측정값이 분포하는 범위를 어느 정도 신뢰할 수 있는지에 대한 개념이다. 이러한 개념은 화학, 생화학, 생물학, 임상 생물학, 약리학, 법의학, 독성학, 환경, 농업 및 식품 분석과 같이 분석 결과를 정량화 시키는 분야에서 중요하게 고려되어야 한다[3]. 의학 분야에서도 생리학적, 생화학적 변수 등을 측정한 결과가 임상적으로 진단이나 치료계획 수립에 이용되고 있다. 측정 단계에서 정량화가 잘못되는 경우 질병의 진단을 위한 의사 결정에 영향을 미치고, 해당 변수의 치료 목표 조절이 어렵게 된다. 최근 기술의 발달로 진단 및 치료에 사용되는 의료 기기의 수가 증가하고 있기 때문에 정확한 측정은 필수적이다[4].
치의학에서도 측정을 통해 얻은 정량적 정보를 이용한 진단 및 치료가 이루어지고 있다. 그 중 하나인 측방두부계측방사선영상 분석은 1931년 Broadbent[5]에 의해 도입된 이후 부정교합의 진단, 치료계획 수립, 성장과 치료 결과 등을 분석하기 위한 도구로 사용되어 왔다. 많은 연구자에 의해 치아와 치아, 치아와 악안면, 악안면과 두개저, 악간 관계를 분석하기 위한 계측점과 기준 평면이 제안되었다[6]. 현재에는 두부계측방사선사진 분석 시 수동적인 방법과 컴퓨터를 이용하는 방법 두 가지를 사용하고 있다[7]. 최근에는 디지털영상의 발전으로 인해 컴퓨터를 이용한 분석이 많이 사용되고 있으며, 이를 위해 많은 분석프로그램이 상용화 되어 있다[8-13].
하지만 이러한 분석프로그램을 통해 계산된 계측값의 정확도를 확인하기 위해 소급성을 확보한 상태로, 불확도를 고려하여 계측치를 계산한 연구는 거의 전무하다. 소급성(Traceability)이란 “모든 불확도가 명확히 기술되고 끊어지지 않는 비교의 연결고리를 통하여, 명확한 기준(국가 또는 국제표준)에 연관시킬 수 있는 표준 값이나 측정결과의 특성”으로 정의된다[1]. 측정장비의 정확성을 위해서는 더 높은 정확도를 가진 측정장비, 일차 표준과 비교하여 측정의 정확성을 확인 받는 것이 필수적이다. 즉, 소급성이 확보되지 않은 장비 혹은 소프트웨어를 통해 계산되는 측정값은 그 값이 실제값을 반영하는 정확한 값인지 확인하는 것이 불가능하다. 하지만 현재 치의학분야에서 사용되는 치과측정장비 및 분석소프트웨어의 경우 대부분 소급성이 확보되지 않은 채로 사용되고 있다.
본 연구에서는 측방두부계측방사선사진의 분석에 이용되는 소프트웨어의 소급성을 확보하고 계측치의 불확도를 계산하고자 하였다. 또한 이를 이용해 소아에서 교정치료를 위한 계측값의 참조표준을 얻기 위한 기반을 마련하고자 하였다.
Ⅱ. 연구 대상 및 방법
1. 연구 대상
교정치료를 위해 서울대학교 치과병원 소아치과에 내원한 6 - 13세 사이 환아 중 측방두부계측방사선사진을 촬영하고 1급 부정교합으로 진단 받은 환아를 대상으로 연구를 진행하였다.
2. 연구 방법
1) 측방두부계측방사선사진의 촬영 및 분석
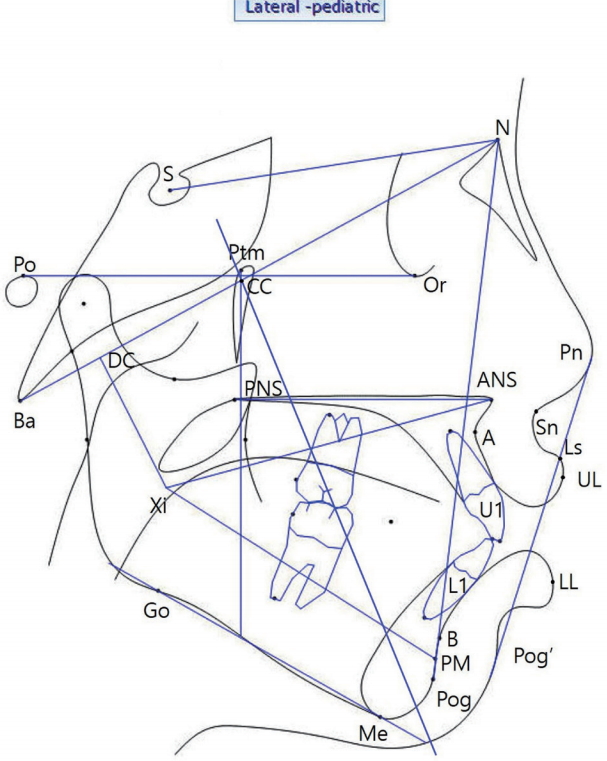
본원 영상치의학과에서 확대율이 약 110%인 장비(Toshiba, DRX-61A)를 이용하여 두부계측방사선 사진을 촬영한 후 V-ceph 5.5(Osstem, Seoul, Korea)을 이용하여 계측을 한 환아 100명의 데이터를 수집하였다. 분석에 사용된 계측점과 분석항목 Fig. 1과 Table 1에 나타나 있으며, 각도 측정은 0.01°까지, 길이 측정은 0.01 mm까지 시행하였다.
2) 측정 소급성(traceability)의 확보 방법
길이, 각도 등에 대한 계측값이 있는 phantom 장비의 두부 계측방사선 영상을 촬영한 후, 본 병원에서 사용하고 있는 소프트웨어를 이용하여 phantom 장비 촬영 영상을 계측한 값과 phantom 장비의 계측값을 비교하면 교정값(correction value)을 계산할 수 있다. 이를 위해 표준과학기술원 의료융합측정표준센터에서 방사선 촬영이 가능한 phantom 장비를 제작하였다(Fig. 2A). 이 phantom 장비는 가로 5개, 세로 5개의 강구가 포함된 아크릴릭 레진으로 제작하였다. 위와 동일한 두부계측방사선영상 촬영 장비로 phantom 장비의 방사선 사진 촬영을 하였으며, 이 때 관구에서 phantom 장비의 거리는 1500 mm, 관구에서 detector까지의 거리는 1660 mm이였다(Fig. 2B). 얻어진 영상을 V-ceph 5.5을 이용해 강구 사이의 각도와 길이를 계측하였다(Fig. 3). 이 값을 표준과학기술연구원에서 제공해준 phantom에서 강구간의 길이와 좌표를 통해 계산되는 계측점 간의 각도와 비교하였으며, 확대율(1660/1500 ≒ 1.11)을 고려하여 교정값을 계산하였다.
3) 불확도(uncertainty) 산출 방법
불확도는 A형 불확도와 B형 불확도로 분류된다. A형 표준불확도는 반복 측정값의 빈도 분포에 근거한 확률밀도함수에서 구하는 반면, B형 표준불확도는 기존의 정보 또는 문헌을 통해 측정값이 가질 수 있는 확률밀도함수를 가정하여 구한다[1].
(1) 교정계측값의 불확도를 계산하기 위한 측정 모델의 설정
불확도를 측정하기 위해 가장 중요한 것은 측정량을 구체적으로 설정하는 것이다. 측정 결과의 불확실성을 유발할 수 있는 요인을 정확히 설정하는 것은 측정결과의 불확도를 정확히 측정하는데 있어 반드시 필요하며, 측정결과의 범위를 보다 정확히 예측하는 것을 가능하게 한다.
교정계측치 측정량은 측방두부계측방사선사진을 촬영하고 난 이후에 측정하므로 다음과 같이 표현될 수 있다.
여기서 Le는 측정된 교정계측값, Lc는 교정계측값, c는 측정시스템의 계통적 효과의 보정에 대한 불확도이다.
(2) A형 불확도(UA)
A형 불확도는 연속적인 측정을 통해 얻은 관측값을 통계적으로 분석하여 산출할 수 있다[1].
① 측정결과의 불확도(UA1)
총 100명의 소아 환자의 교정계측값을 V-ceph 소프트웨어를 이용하여 측정하였으며 표준편차를 A형 표준불확도로 사용하였다.
② 반복측정의 불확도(UA2)
동일 환자에서 계측점을 10번 반복 측정하여 표준오차를 A형 불확도로 사용하였다.
(3) B형 불확도(UB)
B형 표준불확도는 측정량이 존재할 가능성이 높은 확률 분포를 추정한 후, 이 확률 분포의 표준편차를 계산하여 산출할 수 있다. 하지만 일반적으로 정밀측정에서는 측정량이 어떠한 분포를 가지는지에 대한 정보가 충분하지 않고, 입력량의 한계값(a)만 추정이 가능한 경우가 있다. 이런 경우 그 구간 내에서는 입력량이 존재할 확률이 같다고 가정하여 균등 분포(uniform distribution) 즉, 직사각형(rectangular) 분포를 가정한다[1]. 입력량이 한계값이 a인 균등 분포를 따를 때 이 확률 분포의 표준편차를 식을 통해 유도하면 다음과 같으며, 이는 B형 표준불확도가 된다[1].
① 최소 분해능으로 발생하는 불확도(UB1)
측정결과는 소수점 둘째 자리까지 표시가 되는데, 이 때 측정 결과로 나타나는 소수점 아래 값은 더 많은 유효숫자로 나타낼 수 있는 무한한 값의 반올림 값이다. 따라서 최소 분해능(최소 눈금)으로 인해 발생하는 불확실성을 불확도 계산 시 포함하여야 한다[1]. 길이의 경우 최소 분해능이 0.01 mm이고, 각도의 경우에는 0.01°이므로 길이의 분해능은 각각 - 0.005 mm에서 + 0.005 mm의 불확도를 야기하고, 각도의 분해능은 - 0.005° 에서 + 0.005°의 불확도를 야기한다. 즉 길이와 각도는 각각 0.005 mm, 0.005°의 불확실성을 가진다. 확률분포를 직사각형 분포로 가정하여 B형 불확도는 다음과 같이 계산할 수 있다.
이를 소수점 둘째 자리까지 표현하면 UB1은 길이와 각도 모두 0.00으로 나타낼 수 있다.
② 두부회전(angulation)으로 인해 발생하는 불확도(UB2)
두부계측방사선 사진 촬영 시에는 두부의 회전으로 인한 상의 왜곡이 발생 하여 3차원의 얼굴 평면이 2차원으로 투영되는 과정에서 불확도를 유발할 수 있다. 따라서 이로 인한 불확도를 계산하기 위해 phantom 장비를 위에서 내려다 봤을 때 phantom 장비의 구성요소가 이루는 각도가 90°가 되도록 조립한 상태에서 교정계측값을 계산하였다(Fig. 4B, D). 이를 일직선으로 phantom 장비를 제작한 경우(Fig. 4A, C)와 비교하여, 길이는 0.20 mm, 각도는 0.30°의 차이를 유발함을 확인하였다.

(A) The original phantom device (view from above) and (B) its radiographic image. (C) The re-assembled phantom device so that the angle formed by each component is 90° when viewed from above and (D) its radiographic image.
이론적으로 angulation이 발생할 수 있는 확률은 각도의 정도와는 무관하게 일정할 것을 가정하여 확률분포로 직사각형 분포를 가정하였고, 이를 통해 측정되는 길이와 각도에 대한 B형 불확도는 각각 다음과 같이 계산하였다.
(4) 합성표준 불확도/확장불확도의 계산
A형 불확도와 B형 불확도는 합성이 가능하며, 그 결과로 나타나는 것이 합성표준불확도(Uc)이다. 이는 측정대상의 추정표준편차를 나타내고 모든 입력량이 독립적인 경우 계산된 A형 불확도와 B형 불확도를 이용하여 얻은 값의 제곱의 합의 제곱근을 취하여 계산할 수 있다[1]. 확장불확도(UE)는 측정값에 대해 합리적 추정값을 이루는 분포에 대해서 측정값의 대부분이 포함될 것으로 기대되는 구간을 정의한 양이다. 이는 합성표준불확도에 확장인자를 곱하여 구하여 진다[1]. 따라서 확장인자(k = 2, 신뢰수준 95%)를 곱하여 확장불확도를 다음과 같이 계산할 수 있다.
Ⅲ. 연구 성적
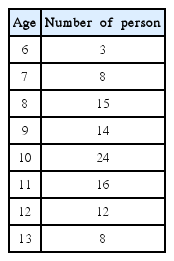
본 연구에 포함된 환아의 나이 분포는 10세가 24명으로 가장 많았고, 11세, 8세, 9세 순으로 많은 것으로 나타났다(Table 2).
1. Phantom 장비를 이용한 V-ceph 소프트웨어의 소급성 확보
1) 길이
V-ceph을 이용해 측정한 phantom 장비의 방사선 영상에서 강구 간의 길이 평균은 27.68 mm이였다. Phantom 장비의 실제 길이와 두부계측방사선사진의 확대율을 감안한 강구 간의 길이는 평균 27.72 mm이였다. 즉, V-ceph을 통해 측정되는 길이값은 실제값보다 0.04 mm 작게 측정됨을 확인하였다. 따라서 교정값은 0.04 mm로 계산되었다.
2) 각도
phantom 장비의 방사선 영상을 V-ceph을 통해 각도를 측정하여 평균 44.82°값을 얻었다. Phantom 장비 각도는 평균 44.93°으로, V-ceph을 통해 측정되는 각도값은 실제값보다 0.11° 작게 측정됨을 확인하였다. 따라서 교정값은 0.11°임을 알 수 있었다.
2. 불확도 계산
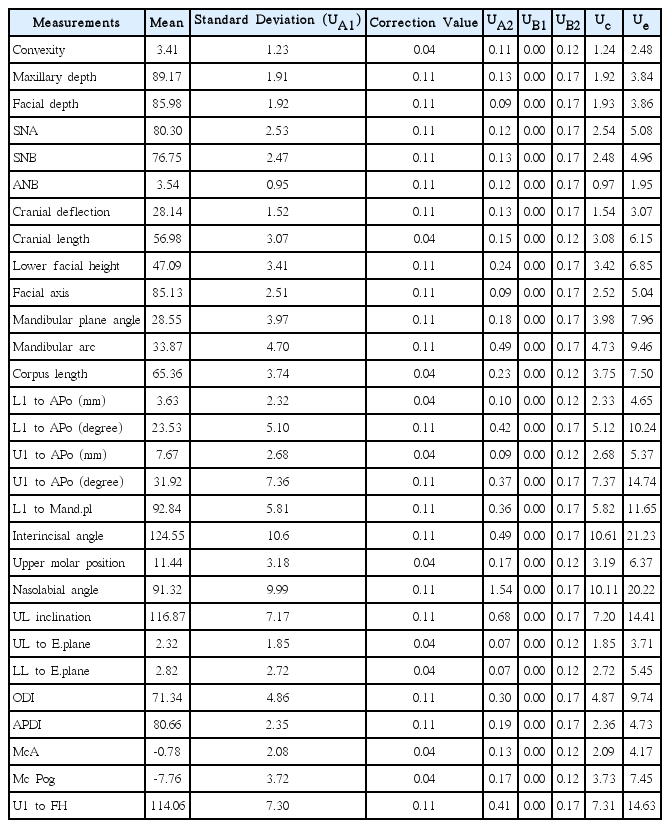
앞서 제안된 방법을 이용하여 계산한 불확도는 Table 3에 나타나 있다.
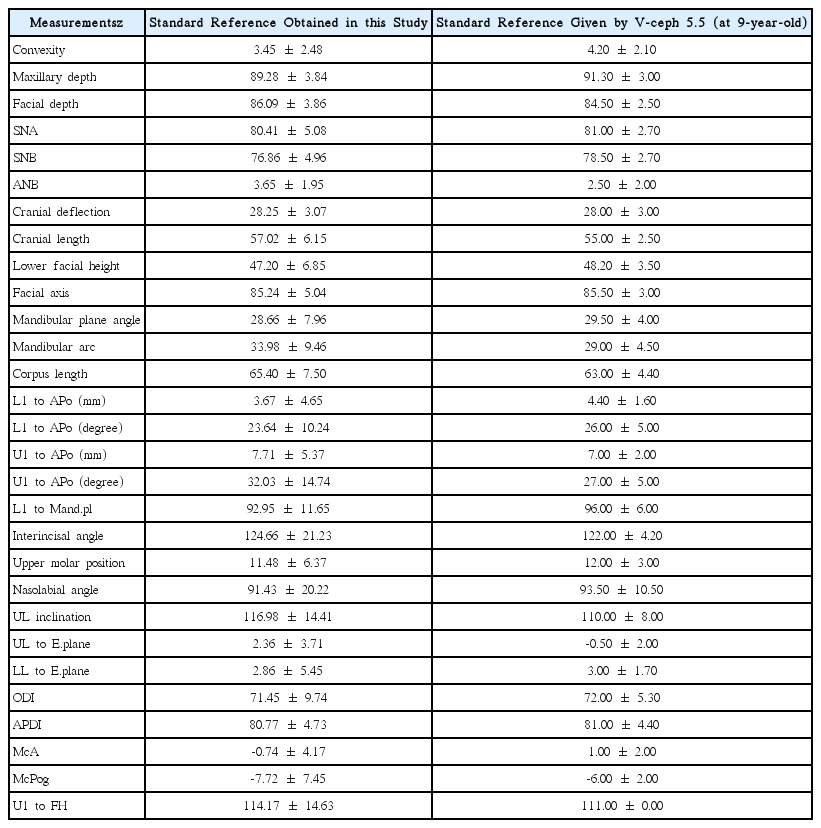
이상의 결과를 종합하여 볼 때 1급 부정교합을 가진 만 6 - 13세 사이 소아의 교정계측값의 standard reference는 95% 신뢰구간에서 다음과 같은 표로 정리가 됨을 확인할 수 있었다(Table 4). 다르게 표현하면, 서울대학교 치과병원에서 사용하는 두부계측방사선영상 촬영장비를 이용하여 촬영한 방사선 영상을 V-ceph 프로그램으로 분석한 만 6 - 13세 소아에서의 교정계측값은 95%의 신뢰도로 Table 4에서 표시한 범위 내에 분포함을 확인하였다.
Ⅳ. 총괄 및 고찰
두부계측방사선영상을 트레이싱(tracing)하고 분석함에 있어서 정확성과 높은 재현성은 필수적인 요소이다[14]. 이전의 연구에서는 디지털 영상을 이용한 두부계측방사선 분석 프로그램의 정확성과 신뢰도를 평가하기 위해 전통적인 hand tracing을 통해 구한 계측값과 프로그램을 이용한 얻은 계측값을 비교하는 방법을 많이 사용하였다[10,11,15-17]. 그 결과 소프트웨어를 이용한 방식이 전통적인 방법과 유사한 정도의 재현성과 정확도를 가지는 것이 보고 되고 있다[10,17]. 반면 재현성이나 정확성에서 전통적인 방법과 유의한 차이가 있지만 임상적으로 유의한 차이가 없다고 한 연구도 존재한다[15,16]. 하지만 이전의 연구에서 사용된 방사선 촬영장비, 분석프로그램의 경우 소급성이 확보되지 않았다. 소급성이 확보되지 않은 장비, 분석프로그램에서 측정된 결과는 정확한 계측값을 반영하지 못한다. 본 연구에서는 길이와 각도에 대한 계측값이 실제값보다 0.04 mm, 0.11° 작게 측정됨을 확인하였고, 이를 교정값을 통해 보정하였다. 하지만 이전의 연구에서 사용된 방사선 촬영장비, 분석 소프트웨어가 본 연구와 동일하지는 않다. 만약 측정값이 실제값을 과도하게 과측정(overestimation) 한다면 분석소프트웨어를 통해 구해지는 교정계측값은 실제 값보다 크게 된다. 반대로 실제값을 저측정(underestimation) 한다면 교정계측값은 실제 값보다 작은 값을 가진다. 따라서 실제값을 반영하기 위해 교정값을 반영할 필요가 있다. 따라서 이전의 연구에서 구한 계측값의 경우 장비 및 분석소프트웨어의 소급성을 확보하고 난 후의 교정값을 이용하여 계측값에 반영할 필요가 있을 것으로 생각된다.
이번 연구에서는 소급성이 확보된 phantom 장비를 이용하여 소프트웨어의 정확성을 평가하였다는 점에서 기존 연구와 차이점을 가진다. 표준과학연구원에서 표준화된 과정을 거쳐서 제작된 phantom 장비 자체의 길이, 각도 값과 프로그램을 이용해 실제 측정한 거리 및 각도를 비교하여 교정값을 구하였고, 이를 교정계측값의 범위를 추정하는 데 활용하였다. 교정값은 길이 0.04 mm, 각도 0.11°로 나타났다. 이는 두부계측방사선 사진 계측 시 ± 0.81 mm의 오차는 받아들여질 수 있다는 기존 연구 결과와 비교해 볼 때 현재 본원에서 사용되고 있는 장비 및 분석 소프트웨어의 경우 교정이 매우 잘 이루어져 있으며, 높은 신뢰도를 가지고 있음을 의미한다[18]. 하지만 병원마다 사용하는 영상장비의 종류가 다르고 각 장비마다 영상 촬영방법과 영상획득방법이 차이가 나며, 분석프로그램의 계산 알고리즘이 상이하므로 본 연구를 통해 구한 교정값과 차이가 날 수 있으며, 이는 분석소프트웨어의 개발 및 수정을 통해 개선될 수 있을 것이다. 또한 본 연구에서 사용한 공인된 phantom 장비를 이용해 분석소프트웨어의 소급성을 확보하고 이를 바탕으로 교정값을 반영하는 처리과정이 필요하리라 생각된다.
두부계측방사선사진 분석에 있어 나타날 수 있는 오류는 일반적으로 계통 오차(systematic error)와 우연 오차(random error)가 있다. 계통 오차에는 영상의 확대, 다른 평면상에 위치한 물체들의 확대율 차이로 인한 상의 왜곡 등이 있다. 우연 오차는 주로 방사선학적 계측점을 찾아내는 과정에서의 불확실성에서 주로 기인한다[19]. 이러한 오류들은 교정계측값을 구하는 과정에서 많은 불확실성을 유발하는 변수로 작용한다. 두부계측방사선 분석 시에는 측정값을 계산하는 과정 중에 나타날 수 있는 이러한 요소를 고려해야 하며, 불확실성을 유발할 수 있는 모든 요인을 고려하게 되면 동일한 측정을 반복하는 경우 측정값의 범위를 신뢰도 있게 평가할 수 있다.
기존의 연구는 분석소프트웨어를 통해 구해진 계측값을 이용하여 교정계측치의 추정값을 계산하였다. 하지만 측정값이 계산되는 과정에서 수없이 많은 불확실성을 유발하는 요소가 있으며, 이와 같은 불확실성은 측정값의 결과를 왜곡시킬 수 있다. 본 연구에서는 측정값의 불확실성을 유발할 수 있는 요인으로 반복측정을 통해 구할 수 있는 A형 불확도 요소는 분석프로그램의 반복측정 및 개인간 교정계측값의 차이를 고려하였고, 선험적 확률분포를 통해 계산 가능한 B형 불확도 요소는 최소 분해능, 3차원 공간이 2차원으로 투영되는 과정에서 생기는 angulation으로 인한 불확도, phantom 장비 자체의 표준불확도를 고려하였다. 각 불확도 요소를 통해 계산되는 합성 불확도에 개인간 교정계측값 편차가 가장 큰 영향을 미치는 요소로 작용한다는 것을 확인하였다. 이는 소아에서 교정계측값을 계산하는 경우 계측값이 분포되는 범위를 결정하는데 있어서 개인간 차이가 가장 큰 영향을 미친다는 것을 의미한다. 이외에 다른 불확도 요소는 계측값의 분포 범위에 큰 영향을 끼치지 않는다는 것을 확인할 수 있었다. 이는 phantom 장비의 불확도가 매우 작을 뿐만 아니라 분석프로그램에서 계측값을 계산하는 과정에서 계측점을 선정하는 위치의 변화에 따른 계측값의 편차 등이 계측값의 분포양상에 큰 영향을 주지 않음을 의미한다. 또한 두부계측방사선 촬영과정 중에 Ear rod에 얼굴을 고정 시킨 상태에서 촬영이 이루어져서 이로 인한 불확도 값이 크지 않기 때문일 것으로 생각된다. 본 연구에서는 두부의 위치를 90° 회전하였을 때로 가정하여 이로 인한 불확도를 계산하였으나, Achlqvist 등[20]은 측방두부계측방사선영상 촬영 시 5° 이상의 잘못된 머리 위치는 쉽게 알 수 있고, 바로 조정이 가능하다고 하였다. 따라서 두부회전으로 인한 불확도는 실제로는 더 작게 나타날 것으로 보인다.
본 연구 결과와 현재 본과에서 사용하고 있는 참고 표준치와 비교 시 L1 to APo (degree), U1 to APo (degree), L1 to Mand.pl, interincisal angle과 같이 치아와 관련된 계측 항목의 범위가 크게 나타났다. 이는 1급 부정교합의 경우 골격적 부조화로 인한 부정교합이 아닌 치아의 위치로 인한 것이기 때문에 이와 연관된 개인간 편차가 크게 나타났기 때문인 것으로 보인다. 또한 1급 부정교합을 진단하기 위해 기존 참조표준을 이용하였기 때문에 골격과 연관된 계측값의 범위는 기존 참조표준과 큰 차이를 나타내지 않은 것으로 보인다.
일부 계측값은 연령이 증가함에 따라 감소하거나 증가할 수 있다. Convexity, Facial depth, Mandibular plane angle, Mandibular arc, Corpus length, Upper molar position은 9세를 기준으로 성장함에 따라 1년에 각각 - 0.2 mm, 0.3°, - 0.2°, 0.3°, 1.5 mm, 2 mm씩 변화하게 된다[21]. 하지만 본 연구에서는 이에 대한 고려가 되지 않았는데 이러한 점이 본 연구의 한계점이다. 따라서 정상교합의 참조표준을 마련하기 위해서는 정상교합에 해당하는 아이들을 대상으로 한 전향적 연구가 필요하며, 조사 대상 아동 수를 늘려 추가적 연구가 진행되어야 될 것이다.
교정 치료 시 진단과 치료 계획 수립을 위해 두부계측방사선사진 계측 값의 골격적 정상 범주를 아는 것은 중요하다. 본 연구는 측정장비의 소급성 및 불확도를 고려하여 한국 소아에서 교정계측값의 분포범위를 정확하게 구한 데 의의가 있다. 1차 표준으로 사용이 가능한 높은 정확도를 나타내는 공인된 phantom 장비를 이용하여 교정값을 추정하였고 측정 계측값의 최선의 추정값의 분포범위를 불확실성을 유발하는 모든 요소를 고려하여 계산하였다. 본 연구에서 제시된 값은 1급 치성부정교합을 가진 6에서 13세 사이 한국 소아에서 측방두부계측방사선사진 계측을 시행하면 95%의 신뢰도로 각 계측값이 불확도 분포범위 내에 위치함을 의미한다. 다시 말하면, 100명의 소아에서 교정계측값을 측정하면 적어도 95명의 소아에서 측정된 계측값은 본 연구에서 계산된 범위 내에 분포함을 의미한다. 본 연구에서 사용되는 방법을 이용하면 추후 정상교합 환아의 교정계측값의 범위를 예측할 수 있는 참조표준 설정 시 활용할 수 있을 것으로 생각된다.
Ⅴ. 결 론
본 연구에서는 서울대학교 치과병원에서 사용하고 있는 두부계측방사선영상 분석 프로그램의 소급성을 확보하여 분석 프로그램이 높은 정확성 및 신뢰도를 가짐을 알 수 있었고, 교정값을 이용하여 계측값을 교정하였다. 또한 교정치료를 시작하는 만 6 - 13세 사이의 한국인 소아에서의 교정계측치의 불확도를 계산하여 1급 부정교합 환아의 교정계측값의 95% 신뢰도를 가지는 분포범위를 제시하였다.