소아 수면호흡장애의 진단과 상악확장술의 치료효과
Diagnosis and Effect of Maxillary Expansion in Pediatric Sleep-Disordered Breathing
Article information
Abstract
이 연구의 목적은 수면호흡장애 증상을 보이며 협착된 상악궁을 가진 7 - 9세 어린이에서 상악 확장술(semi-rapid maxillary expansion, SRME)을 이용한 상악 측방확장 치료 전후 수면호흡장애 증상의 변화와 개선을 소아수면설문지, 간이수면검사 및 측방두부규격 방사선사진을 통해 기도부위의 변화를 비교, 분석하고자 하는 것이다.
대상자는 총 15명으로 AHI 1 이상이며 좁은 상악궁을 가진 어린이였다. 모든 대상자는 SRME가 적용되기 전 소아수면설문지, 측방두부규격 방사선사진 및 간이수면검사를 시행하였다(T0). SRME가 적용되었고, 평균 확장 2개월 후 유지단계 3개월을 시행하였다. 치료 종료 후 소아수면설문지, 측방두부규격 방사선사진 및 휴대용 간이수면검사를 시행하였다(T1).
총 PSQ scale은 확장 전(T0) 평균 0.45에서 확장 후(T1) 평균 0.18로 통계적으로 유의하게 감소하였다(p = 0.001). 특히 코골이, 호흡 문제, 집중력 저하 영역에서 유의한 감소를 보였다(p = 0.001). 아데노이드 비대율은 확장 전(T0) 평균 0.63에서 확장 후(T1) 평균 0.51로 유의하게 감소하였다(p = 0.003). 상기도 폭경 중 구개인두 폭경만이 치료 후(T1) 통계적으로 유의한 증가를 보였다(p = 0.035). 설골 위치는 치료 전후에 통계학적으로 유의한 차이를 보이지 않았다. 휴대용 간이수면검사 결과 AHI와 ODI는 치료 후(T1) 통계적으로 유의한 감소를 보였고, 최저 산소포화도는 유의한 증가를 보였다. 따라서, 수면호흡장애 증상은 치료 후 전반적으로 개선되었음을 알 수 있다.
Trans Abstract
The aim of this study was to analyze the changes and improvements in symptoms of sleep-disordered breathing (SDB) using semi-rapid maxillary expansion (SRME) in children with narrow maxilla and SDB symptoms. Subjects were 15 patients with sleep disorder (apnea-hypopnea index, AHI ≥ 1) and narrow maxillary arch between 7 and 9 years of age. Before the SRME was applied, all subjects underwent pediatric sleep questionnaires (PSQ), lateral cephalometry, and portable sleep monitoring before expansion (T0). All subjects were treated with SRME for 2 months, followed by maintenance for the next 3 months. All subjects had undergone PSQ, lateral cephalometry, and portable sleep monitoring after expansion (T1). Adenoidal-nasopharyngeal ratio (ANR), upper airway width and hyoid bone position were measured by lateral cephalometry. The data before and after SRME were statistically analyzed with frequency analysis and Wilcoxon signed rank test. As reported by PSQ, the total PSQ scale was declined significantly from 0.45 (T0) to 0.18 (T1) (p = 0.001). Particularly, snoring, breathing, and inattention hyperactivity were significantly improved (p = 0.001). ANR significantly decreased from 0.63 (T0) to 0.51 (T1) (p = 0.003). After maxillary expansion, only palatopharyngeal airway width was significantly increased (p = 0.035). There was no statistically significant difference in position of hyoid bone after expansion (p = 0.333). From analysis of portable sleep monitoring, changes in sleep characteristics showed a statistically significant decrease in AHI and ODI, and the lowest oxygen desaturation was significantly increased after SRME (p = 0.001, 0.004, 0.023).
In conclusion, early diagnosis with questionnaires and portable sleep monitoring is important. Treatment using SRME will improve breathing of children with SDB.
Ⅰ. 서 론
수면호흡장애(sleep-disordered breathing, SDB)는 수면 중 발생하는 호흡관련 장애 질환으로, 일차성 코골이(primary snoring), 상기도 저항증후군(upper airway resistance syndrome), 폐쇄성 수면무호흡 증후군(obstructive sleep apnea syndrome)에 이르 기까지 다양한 범위를 포함하는 질환이다[1].
소아 수면호흡장애의 유병율은 1 - 4%이고, 코골이는 3 - 12%에 이른다[2]. 소아 수면호흡장애는 성별의 차이가 없으며, 모든 연령에서 발생 가능하지만 호발 연령은 주로 2 - 8세의 미취학 어린이로 이는 편도와 아데노이드가 최대로 커져 상기도가 가장 좁아지는 시기이기 때문이다[3].
수면 시 비정상적인 호흡은 정상적인 환기와 수면 패턴을 방해하기 때문에 성장기 어린이의 성장에 영향을 미치며 삶의 질을 떨어뜨리게 된다[4]. 수면호흡장애 어린이는 좁고 긴 얼굴, 좁은 상기도 공간, 협착된 상악궁, 설골위치의 변화 등으로 인해 두개안면이 변형된다[4]. 성장기 어린이에게 악영향을 미칠 수 있으므로, 수면호흡장애를 개선하기 위한 조기인식 및 치료가 필요하다.
미국수면의학회 기준에 따르면 소아에서 무호흡(apnea)은 최소 2차례 이상의 호흡기간 동안 호흡진폭이 기저 호흡진폭에 비해 90%이상 감소된 상태가 적어도 그 기간 중 90%이상 유지하면서 동시에 호흡에 대한 노력이 유지되거나 증가되어 있는 경우로 정의하고 있다[5]. 또한 소아에서 저호흡 (hypopnea)은 최소 2차례의 호흡기간 동안, 호흡진폭이 기저 호흡진폭에 비하여 30% 이상 감소된 상태가 적어도 90% 이상 유지되며 최소 3% 이상의 혈중 산소포화도 감소를 보이는 경우로 정의한다[5]. 이를 합친 무호흡-저호흡 지수(apnea-hypopnea index, AHI)가 시간 당 1회 이상인 경우를 수면호흡장애로 진단하고 있다[5].
수면호흡장애를 진단하는 방법은 수면다원검사(polysomnography, PSG)가 가장 대표적인 검사법이다[6]. 그러나, 시간 및 고비용에 대한 부담과 전문인력의 필요성 등으로 인해 접근성이 좋지 않아 비실용적이다[6]. 따라서, 저비용이면서 접근성이 편리하고 신뢰성 있는 실용적인 다양한 진단방법들이 제안되고 있다[6].
현재 수면호흡장애를 조기에 인지하고 PSG를 대체할 만한 비용효율적이고 단순하며 정확한 방법은 없다. 다만, 스크리닝의 방법 중 하나로 다양한 수면장애 관련 설문지들이 폐쇄성 수면무호흡증을 선별하는데 제안되어왔다[7,8]. 다양한 설문지 중 Chervin 등[9]이 개발한 소아수면설문지(pediatric sleep questionnaire, PSQ)는 소아 폐쇄성 수면무호흡증을 평가하는데 많이 사용되고 있는 설문지이다. 그 외, 간이수면검사(polygraphy)는 휴대가 가능하여 수면기사의 감독 없이 자택에서 시행 가능한 장비이다. 수면다원검사에 비해 검사가 가능한 채널의 수는 제한적이지만, 수면호흡장애를 진단하는 데 유용하다는 보고가 있다[10]. 그러나, 소아에서 뚜렷한 수면호흡장애 증상을 보이지 않을 경우에는 관심을 거의 기울이지 않는 경향이 있으며 특히 소아를 대상으로 간이수면검사를 이용한 연구는 국내에서 드문 실정이다.
수면호흡장애 치료는 아데노이드와 편도절제술, 약물치료, CPAP 등이 있으며, 좁은 상악궁의 경우 상악궁을 확장하는 상악 확장술(rapid maxillary expansion, RME)이 효과적인 것으로 알려져 있다[11]. Pirelli 등[12]의 연구에 따르면 소아 수면무호흡 환자에게 RME 이후에 수면호흡장애 관련 증상들이 개선되었다고 보고하였고, 12년 간 추적관찰 후에도 치료의 안정성을 보여주었다[13].
이에 본 연구의 목적은 수면호흡장애 증상을 보이며 협착된 상악궁을 가진 7 - 9세 어린이에서 상악 확장술을 이용한 상악 측방확장 치료 전후 수면호흡장애 증상의 변화와 개선을 소아수면설문지, 간이수면검사 및 측방두부규격 방사선사진을 통해 기도부위의 변화를 비교, 분석하고자 하는 것이다.
Ⅱ. 연구 대상 및 방법
이 연구는 전북대학교병원 생명윤리심의위원회 승인을 받아 시행되었다(IRB File No. : CUH 2017-08-003-002).
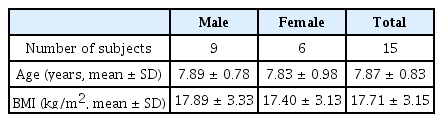
1. 연구대상
전북대학교 치과병원 소아치과에 내원한 7 - 9세 15명(남아 9명, 여아 6명) 어린이가 연구 대상으로 선정되었다(Table 1). 대상자들은 소아수면설문지에 모두 응답한 자, 협착된 상악궁을 가진 자, 휴대용 간이수면검사를 통해 무호흡-저호흡 지수(apnea-hypopnea index, AHI)가 1 이상인 자, 그리고 측방두부 규격 방사선사진이 있는 자와 같은 모든 사항들에 해당할 경우 선정되었다. 협착된 상악궁은 V자 악궁, 깊고 좁은 구개 및 구치부 절단교합의 경우로 정의하였다. 전신질환을 가진 자, 교정치료를 진행하고 있는 자, 두개안면이상이 있는 자, 휴대용 간이수면검사를 착용하기에 협조도가 불량한 자와 같은 사항들 중 1개 이상에 해당할 경우 연구 대상에서 제외되었다.
2. 연구방법
1) 연구 과정
모든 환자들은 병력청취와 이비인후과적 검사를 시행하였다. 이후 상악 확장술 적용 전 소아수면설문지, 측방두부규격 방사선사진 및 휴대용 간이수면검사를 시행하였다(T0). 상악 확장장치가 적용되었고, 평균 확장 2개월 후 유지단계 3개월을 시행하였다. 치료 종료 후 소아수면설문지, 측방두부규격 방사선사진 및 휴대용 간이수면검사를 시행하였다(T1). 상악 확장술을 이용한 악정형적 치료에서 상악 확장은 상악 구치부의 구개측 교두가 하악 구치부의 협측 교두에 접촉될 때까지 2일에 1 turn (0.25 mm)씩 semi-rapid maxillary expansion으로 시행되었다. 모든 환자 및 보호자에게 구강위생교육 및 스크류 확장에 대한 교육을 시행하였다. 환자들은 확장량 확인을 위해 매 2주마다 내원하였고, 평균 2개월 동안 확장하였다.
2) 소아수면설문지(Pediatric Sleep Questionnaire, PSQ)를 이용한 수면호흡장애 증상의 분석 및 확장 전후의 변화
수면호흡장애 증상을 확인하기 위해 Chervin 등[9]이 개발한 22개 항목으로 구성된 PSQ를 보호자가 대리로 작성하도록 하였다. 코골이, 호흡문제, 주간 졸음, 행동장애 및 그 외 증상들을 포함한 수면호흡장애와 관련된 증상의 범주로 구성되었다. 응답항목은 예, 잘 모름, 아니오로 이뤄졌으며, PSQ scale은 응답항목 중 잘 모름을 제외한 예 1점, 아니오 0점으로 하여 산출하였다. PSQ scale의 산출공식은 다음과 같다.
PSQ scale은 응답한 항목 중에서 ‘예’의 응답수를, 잘 모름을 제외한 ‘예’와 ‘아니오’의 응답개수로 나눈 비로 하였다[9]. cutoff 0.33 이상인 경우를 수면호흡장애 위험군으로, cut-off 0.33 미만인 경우를 정상으로 분류하였다[9]. PSQ는 상악 확장술을 시행하기 전(T0)과 시행한 후(T1)에 보호자가 대리로 작성하였다.
3) 측방두부규격 방사선사진을 이용한 확장 전후의 아데노이드 비대, 상기도 폭경 및 설골 위치에 대한 분석
(1) 아데노이드 비대(adenoid hypertrophy)에 대한 평가 및 치료전후 분석
Fujioka 등[14]이 제안한 아데노이드 비대율의 평가 방법에 따라 측방두부규격 방사선사진 상에서 아데노이드의 크기(adenoidal measurements, A)를 비인강의 폭(nasopharyngeal width, N)으로 나눈 비(adenoidal-nasopharyngeal ratio, ANR)로 아데노이드의 비대를 평가하였다. 아데노이드의 크기(A)는 골 기저부 하연(anterior margin of basiocciput)의 직선적인 부분에 직선을 긋고 이에 직각으로 아데노이드 최대 돌출부까지의 수직거리로 측정하였다(Fig. 1). 비인강의 폭(N)은 경구개의 후비극(posterior nasal spine, PNS)에서 접형골-후두골 기저돌기 연골결합의 전하연(anteroinferior edge of sphenobasioccipital synchondrosis) 사이의 거리로 측정하였다(Fig. 1). 계측은 상악 확장술 전(T0)과 상악 확장술 후(T1)에 시행하였다.

Adenoidal measurements and nasopharyngeal width. Adenoidal measurements : A is measured along line perpendicular from B point to its intersection with C. B; maximal convexity of inferior margin of adenoid, C; straight part of anterior margin of basiocciput. nasopharyngeal width: N is distance between D and E. D; posterior nasal spine, E; anteroinferior edge of sphenobasioccipital synchondrosis.
(2) 상기도 폭경(upper airway width)에 대한 평가 및 확장 전후 분석
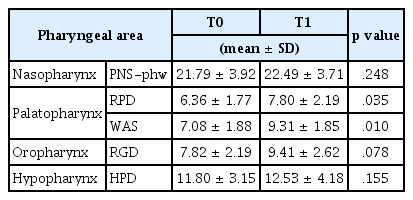
측방두부규격 방사선사진에서 상기도 영역을 다섯 부위로 나눠 상기도의 폭경을 측정하여 평가하였다. 상기도 폭경은 후비극(posterior nasal spine, PNS), 연구개(soft palate), 혀 기저부(tongue base), 후구개곡(vallecula, Va)을 기준으로 다섯 부위로 나누어 계측하였다(Fig. 2).
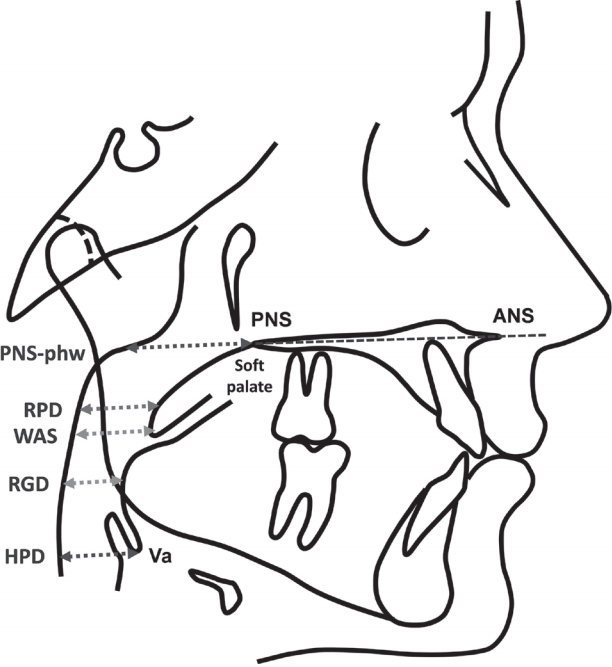
Cephalometric measurements of upper airway. PNS-phw : width of airway from posterior nasal spine to posterior pharyngeal wall parallel to palatal plane, RPD : minimal distance from soft palate to posterior pharyngeal wall parallel to palatal plane, WAS : width of airway along parallel line to palatal plane through soft palate tip, RGD : minimal distance from tongue base to posterior pharyngeal wall parallel to palatal plane, HPD : minimal distance from vallecula to posterior pharyngeal wall parallel to palatal plane, ANS; anterior nasal spine, PNS; posterior nasal spine, Va; vallecula, intersection of epiglottis and base of tongue, S; sella turcica.
기준선은 경구개의 전비극(anterior nasal spine, ANS)과 후비극(posterior nasal spine, PNS)을 연결한 선, 즉 구개평면(palatal plane)으로 하였다. 구개평면과 평행한 후인두벽(posterior pharyngeal wall)에서 후비극, 연구개, 혀 기저부, 후구개곡까지의 최소 거리를 계측하였다. 계측은 상악 확장술 전(T0)과 상악 확장술 후(T1)에 시행하였다.
(3) 설골 (hyoid bone) 위치의 확장 전후 평가
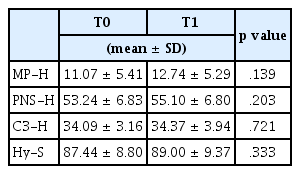
설골 위치는 mandibular plane, PNS, sella turcica, C3를 기준으로 한 직선거리를 네 부위로 나누어 계측하였다(Fig. 3). S-Hy는 설골의 최상방에서 sella turcica까지 직선거리로 계측하였고, C3-H와 PNS-H는 설골의 최전방에서 각각 C3, PNS 기준점까지의 직선거리로 계측하였다. MP-H는 설골의 최전방에서 하악평면(mandibular plane)까지의 수직거리로 계측하였다. 설골 위치에 대한 계측은 상악 확장술 전(T0)과 상악 확장술 후(T1)에 시행하였다.
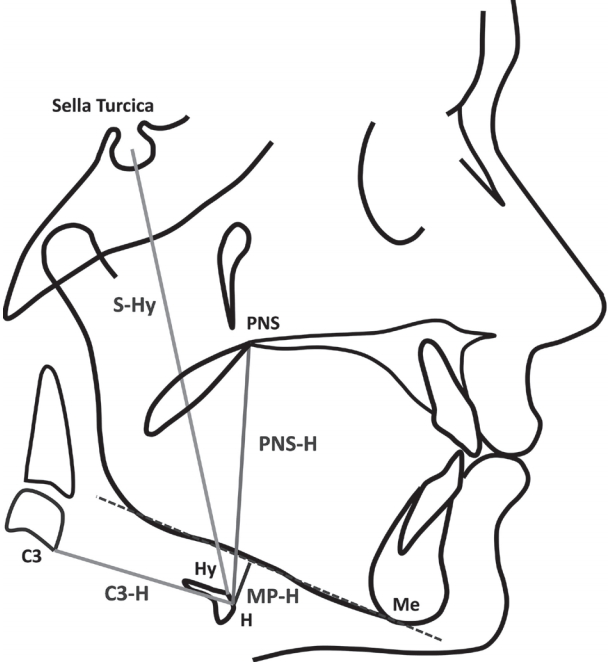
Cephalometric measurements of hyoid bone position. MP-H : linear vertical distance from H (most anterior point of the hyoid) to mandibular plane, PNS-H : linear vertical distance from H to posterior nasal spine, C3-H : linear measure from the most anterior and inferior point of C3, Hy-S : linear vertical distance from Hy (uppermost point of the hyoid) to S.
4) 휴대용 간이수면검사(Portable sleep monitoring)를 이용한 확장 전후의 수면 평가
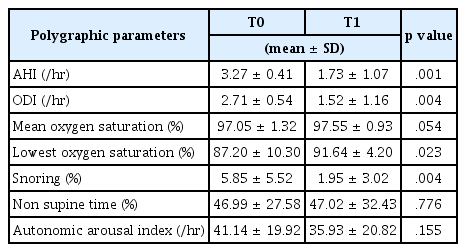
자택에서 하룻밤 동안 평균 9시간 동안 휴대용 간이수면검사(Embletta® MPR, Natus Medical Inc., California, USA)를 시행하였다. 평가 항목에는 무호흡-저호흡 지수(apnea-hypopnea index, AHI), 산소불포화 지수(oxygen desaturation index, ODI), 각성 지수(autonomic arousal index), 코골이(snoring)의 비율, 평균 산소포화도(mean oxygen saturation), 최저 산소포화도(lowest oxygen saturation), 뒤척임 비율(non supine time)을 포함하였다. 미국수면의학협회 점수체계(American Academy of Sleep Medicine Scoring System)에 따라 AHI와 ODI가 시간 당 1 이상인 어린이를 연구 대상으로 하였다. 수면 평가는 상악 확장술 전(T0)과 상악 확장술 후(T1)에 시행하였다.
5) 통계분석
상악 확장술 전후 소아수면설문지를 이용한 수면호흡장애 증상의 변화와 측방두부규격 방사선사진을 이용하여 아데노이드 비대율, 상기도 폭경, 설골 위치의 변화 및 휴대용 간이수면검사를 통한 수면패턴의 변화에 대해 통계적 유의성을 검증하기 위해 frequency analysis와 Wilcoxon signed rank test를 시행하였다. 통계분석은 SPSS (version 23.0, IBM, Chicago, USA)를 이용하였다.
Ⅲ. 결 과
1. 소아수면설문지를 통한 상악 확장술 전후 수면장애 증상 변화
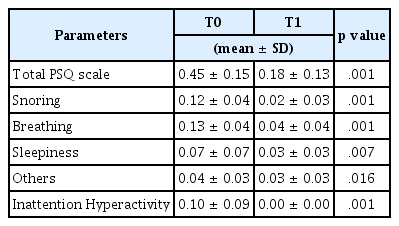
소아수면설문지에서 총 PSQ scale은 확장 전(T0) 평균 0.45에서 확장 후(T1) 평균 0.18로 통계적으로 유의하게 감소하여, 전반적으로 수면장애 증상은 개선되었다(Table 2). 세부적 영역으로 분석한 결과, 모든 영역에서 유의하게 감소하였으나 특히 코골이, 호흡문제, 집중력 저하 영역에서 유의한 감소를 보였다(p < 0.01). 확장 전 PSQ scale은 호흡문제가 0.13으로 가장 점수가 높았으며, 코골이(0.12), 집중력 저하(0.10), 주간 졸림(0.07), 그외 증상(0.04) 순으로 높았다.
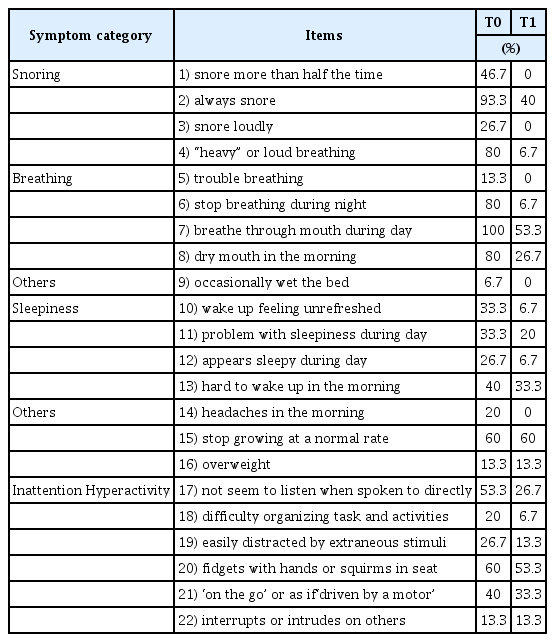
확장 전(T0) 22개 항목의 분포는 주간 구호흡이 있다(100%), 항상 코골이가 있다(93.3%), 거칠고 가쁜 숨소리가 있다(80%), 수면시 무호흡이 있다(80%), 기상 시 구강건조감이 있다(80%), 출생 이후 성장이 느리다(60%), 손발을 꼼지락거리며 자리에서 꿈틀댄다(60%), 직접 이야기할 때 주의를 기울이지 않는다(53.3%), 수면시 절반 이상의 시간동안 코골이가 있다(46.7%), 기상 시 일어나기 힘들다(40%), 평상시 계속 움직인다(40%), 기상시 기분이 상쾌하지 않다(33.3%), 주간 졸음으로 문제가 있다(33.3%), 코골이 소리가 심하다(26.7%), 주간에 졸려보인다는 이야기를 듣는다(26.7%), 평상시 쉽게 관련없는 일에 정신이 분산된다(26.7%), 기상 시 두통이 있다(20%), 과제나 활동을 준비하는데 어려움을 겪는다(20%), 숨 쉬는데 어려움이 있다(13.3%), 과체중이다(13.3%), 다른 사람의 대화에 끼어들거나 방해한다(13.3%), 가끔 야뇨증이 있다(6.7%) 순으로 높았다(Table 3).
확장 후(T1) 22개 항목의 분포는 출생 이후 성장이 느리다(60%), 손발을 꼼지락거리며 자리에서 꿈틀댄다(53.3%), 주간 구호흡이 있다(53.3%), 항상 코골이가 있다(40%), 기상 시 일어나기 힘들다(33.3%), 평상시 계속 움직인다(33.3%), 직접 이야기할 때 주의를 기울이지 않는다(26.7%), 기상 시 구강건조감이 있다(26.7%), 주간 졸음으로 문제가 있다(20%), 과체중이다(13.3%), 다른 사람의 대화에 끼어들거나 방해한다(13.3%), 평상시 쉽게 관련없는 일에 정신이 분산된다(13.3%), 기상시 기분이 상쾌하지 않다(6.7%), 수면시 무호흡이 있다(6.7%), 과제나 활동을 준비하는데 어려움을 겪는다(6.7%), 주간에 졸려보인다는 이야기를 듣는다(6.7%), 거칠고 가쁜 숨소리가 있다(6.7%), 숨 쉬는데 어려움이 있다(0%), 수면시 절반 이상의 시간동안 코골이가 있다(0%), 코골이 소리가 심하다(0%), 가끔 야뇨증이 있다(0%), 기상시 두통이 있다(0%) 순으로 높았다(Table 3).
확장 치료 후 설문결과에서 거칠고 가쁜 숨소리가 있다(73.3%), 수면시 무호흡이 있다(73.3%), 항상 코골이가 있다(53.3%), 기상시 구강건조감이 있다(53.3%), 수면시 절반 이상의 시간동안 코골이가 있다(46.7%), 주간 구호흡이 있다(46.7%) 순으로 큰 감소를 보였다(Table 3).
2. 확장 전후 구치부간 폭경의 변화
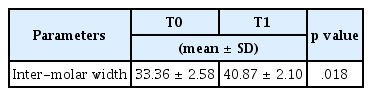
확장 전(T0)은 평균 구치부간 폭경은 33.36 mm이었으나, 확장 후(T1)는 평균 구치부간 폭경이 40.87 mm로 평균 확장량은 7.51 mm였다(Table 4, p= 0.018).
3. 확장 전후 측방두부규격 방사선사진을 이용한 변화
(1) 아데노이드 비대율의 확장 전후 변화
아데노이드 비대율은 확장 전(T0)과 비교했을 때 확장 후(T1)에 평균 0.12로 통계적으로 유의한 감소를 보였다(Table 5). 아데노이드의 크기는 치료 전후에 평균 1.68 mm의 통계적으로 유의한 감소를 보였다. 반면, 비인강의 폭은 치료 전후에 평균 1.51 mm의 증가를 보였으나, 통계적으로 유의하지 않았다(p= 0.170).
(2) 상기도 폭경의 확장 전후 변화
상기도 폭경 중 RPD와 WAS만이 치료 후 통계적으로 유의한 증가를 보였다. RPD는 SRME 시행 전(T0) 평균 6.36 mm에서 시행 후(T1) 평균 7.80 mm으로 평균 1.56 mm의 통계적으로 유의한 증가를 보였다(Table 6). WAS는 SRME 시행 전(T0) 평균 7.08 mm에서 시행 후(T1) 평균 9.31 mm으로 평균 2.23 mm의 통계적으로 유의한 증가를 보였다. RGD는 SRME 시행 전(T0) 평균 7.82 mm에서 시행 후(T1) 평균 9.41 mm으로 평균 1.59 mm의 증가를 보였지만, 통계적으로 유의하지 않았다. HPD는 SRME 시행 전(T0) 평균 11.80 mm에서 시행 후(T1) 평균 12.53 mm으로 평균 0.73 mm의 증가를 보였지만, 통계적으로 유의하지 않았다 (p= 0.155).
4. 휴대용 간이수면검사를 통한 상악 확장 전후의 수면양상 변화
AHI는 확장 전(T0) 평균 3.27였으나, 확장 후(T1) 1.73으로 평균 1.54의 통계적으로 유의한 감소를 보였다(Table 8, p= 0.001). ODI는 SRME 확장 전(T0) 평균 2.71였으나, 확장 후(T1) 1.52로 평균 1.19의 통계적으로 유의한 감소를 보였다(p= 0.004). 평균 산소포화도(mean oxygen saturation)는 통계적으로 유의한 차이는 없었으나, 평균 0.50%p의 증가를 보였다. 최저 산소포화도(lowest oxygen saturation)는 확장 전 (T0) 평균 87.20%이고, 확장 후(T1) 평균 91.64%였으며 평균 4.44%p의 유의한 증가를 보였다(p= 0.023). 코골이(snoring)는 확장 전(T0) 평균 5.85%이고, 확장 후(T1) 평균 1.95%로 3.9%p로 유의한 감소를 보였다(p= 0.004). 각성지수(autonomic arousal index)는 치료 전후에 통계적으로 유의한 차이가 없었다(p= 0.155).
Ⅳ. 총괄 및 고찰
수면은 성장기 어린이의 정상적인 성장과 발육에 있어서 중요하다. 수면호흡장애는 수면 중 상기도 저항의 증가로 인해 정상적인 환기와 수면 패턴을 방해하는 질환이다[1]. 하지만, 어린이의 수면문제는 인식의 부족 및 저평가로 인해 조기에 진단하여 치료할 기회를 놓치게 된다.
소아에서 수면호흡장애를 야기하는 요인은 주로 편도 및 아데노이드 비대이며, 그 외 알레르기성 비염, 비중격 만곡, 후퇴된 하악, 상악의 발육부전, 두개안면기형, 비만, 조기 출산 등이 있다[15]. 출생 이후 림프조직이 성장하여 2 - 8세에 최대로 커져, 이 시기에 상기도가 가장 좁은 상태가 되며 미취학 어린이에서 수면장애가 호발하게 된다[16-18]. 수면호흡장애가 있는 어린이는 흔히 ‘아데노이드성 얼굴(adenoidal face)’의 특징적인 소견을 보이며, 협착된 상악, 좁고 깊은 구개, 저위된 혀, 구치부 교차교합 등의 구강 내 소견을 보인다. 이에 본 연구에서는 임상검사 시 협착된 상악을 가지며 휴대용 간이수면검사를 통해 AHI가 1 이상인 수면호흡장애가 있는 어린이를 대상으로 하였다. 또한, 대상 연령은 7 - 9세로 상기도가 좁아지는 시기이며, 제1대구치가 맹출하여 상악확장장치를 적용하는 것이 가능한 연령으로 하였다.
수면평가방법에는 주관적인 방법과 객관적인 방법이 있으며, 다양한 방법들이 검사 및 진단 시에 사용되고 있다. 주관적인 방법은 주로 설문지를 이용하는 것으로, 1991년 개발 된 성인을 대상으로 하는 Epworth Sleepiness Scale (ESS)이 보편적으로 사용되고 있으며 8개 질문사항으로 졸림의 척도를 측정한다[19]. 반면 소아용 수면설문지는 Chervin 등[9]이 개발한 소아수면설문지(pediatric sleep questionnaire, PSQ)가 대표적이다. 코골이, 호흡문제, 구호흡, 주간 졸음, 행동장애 및 그 외 증상들에 초점을 맞춘 수면관련호흡장애 22개 항목의 질문으로 구성되어 있다[9]. Chervin 등[9]의 연구에 따르면 PSQ는 2 - 18세에서 수면다원검사가 가능하지 않을 때 임상에서 수면호흡장애와 관련된 증상을 식별하는 데 대체 수단으로 사용가능하다고 하였다.
수면평가의 객관적인 방법은 수면다원검사로 수면호흡장애를 진단하는 데 가장 중요하고 대표적인 검사법(gold standard)으로 알려져 있다[9]. 수면기사 관리 하에 검사실에서 시행되며 수면질환을 진단하거나 수면상태를 평가하는데 필요한 객관적인 자료를 제공한다. 그러나, 인력과 비용이 많이 들고 검사를 위한 접근성에 제한점이 있어 대중화하기에는 어려움이 많다. 이를 대체가능하며 쉽게 시행할 수 있는 휴대형 간이수면검사에 대한 관심이 최근 증가하고 있다[20,21]. 1994년 미국수면질환협회(American Sleep Disorder Association)에서는 수면기기를 4종류로 분류하여 발표하였다[22]. 분류에 따르면 제1형은 수면다원검사이고, 제2형은 제1형과 검사가능한 채널수는 동일하지만 수면기사 없이 자택에서 시행한다는 점이 다르다. 제3형은 4 - 7개의 측정가능한 채널 수를 가지며, 제4형은 산소포화도를 포함한 3개 이하의 측정가능한 채널을 가지는 기기이다. Maria Luz Alonso-Álvarez 등[23]은 간이수면검사가 2 - 14세 어린이에서 폐쇄성 수면무호흡증을 진단하는데 잠재적으로 유용하며 신뢰할 만한 도구라고 하였다.
따라서, 이 연구에서는 상악궁이 협착되고 수면호흡장애를 보이는 어린이에서 상악궁을 확장하였고 확장 전후 소아수면설문지와 제3형 휴대형 간이수면검사기기를 통해 수면양상의 변화 및 측방두부규격 방사선사진을 통해 기도부위의 변화와 설골의 위치변화를 비교, 분석하였다.
이 연구에서 사용한 주관적 수면평가방법은 Chervin 등[9]이 개발한 소아수면설문지로, 치료 전후에 부모가 대리로 작성하였다. Chervin 등[9]은 소아수면설문지에서 cut off를 0.33이라 하였다. 이 연구결과 총 PSQ scale은 확장 전 평균 0.45에서 확장 후 평균 0.18로 유의하게 감소하였고, 특히 코골이, 호흡문제, 집중력 저하 영역에서 유의한 감소를 보였다. Villa 등[24] 은 폐쇄성 수면무호흡증 환자들에서 RME로 치료 후 여러 가지 수면증상 중 코골이, 무호흡, 주간 졸림, 구호흡 등의 증상이 유의하게 개선되었고, 치료가 끝난 12개월 이후에도 치료 효과가 유지되었다고 보고하였다[24]. 이 연구에서 설문지를 통한 확장 후 개선된 양상은 코골이, 구호흡, 거칠고 가쁜 숨소리, 무호흡 등이 유의하게 감소되었다. 이는 이전 연구들과 유사한 결과를 보여주어, 치료 후 수면양상이 개선되었다는 것을 알 수 있었다.
수면검사의 객관적 평가방법으로 이 연구에서는 간이수면검사를 이용하였고, 연구결과 확장 후 개선된 양상은 AHI, ODI, 코골이가 유의하게 감소하고, 최저 산소포화도가 유의하게 증가되어 앞서 보고된 주관적인 임상양상의 변화와 일치한 결과를 보였다. 이러한 결과는 확장 후 기도에 긍정적인 영향으로 구호흡과 무호흡이 감소됨으로써 산소포화도가 증가하고 호흡노력이 개선되었기 때문으로 보인다. 이 연구에서 수면다원검사를 시행하여 간이수면검사 결과와 어느 정도 일치하는 지 비교하지 못한 연구의 한계가 있으나, Kaditis 등[22]은 두개안면이상 또는 근신경계 질환이 없는 어린이에서 간이수면검사를 통한 AHI 1 이상은 수면다원검사를 통해 얻은 AHI 1 이상을 예측하며, 간이 수면검사기기가 중등도의 민감도(88%)와 특이도(71%)를 보인다고 하였다. 따라서, 이 연구에서 간이수면검사기기를 사용하여 확장치료 전후 AHI가 3.27에서 1.73으로 감소하고, 코골이는 확장 전 5.85%에서 확장 후 1.95%로 감소한 것은 SRME로 치료 후 상기도 공간의 확장으로 인해 기도개통성이 증가되어 전반적으로 수면장애증상이 개선된 것으로 보인다. Certal 등[25]의 폐쇄성 수면무호흡증 어린이에서 간이수면검사를 이용한 진단의 정확성에 관한 체계적 고찰에서 간이수면검사기기는 경도 및 중증 폐쇄성 수면무호흡증을 예측할 만한 유용한 도구라고 하였다. 이 연구에서도 휴대용 간이수면검사기기를 사용하여 수면호흡문제가 있는 대상을 찾아내고, 치료 후 효과에 대해 객관적인 결과를 보여주고 있어 수면호흡문제가 있는 어린이들을 선별하고, 치료효과를 평가하는데 유용한 도구임을 확인할 수 있었다.
Villa 등[11]은 수면호흡장애 어린이가 RME 후 AHI가 유의하게 감소하였고, 24개월 후에도 치료효과가 지속되어 수면호흡장애 치료에 유용한 방법이라고 하였다. RME는 구치부 치아에 연결되어 구강 내 측방압력을 가하여 정중구개봉합(mid palatal suture)을 확장함으로써 경구개의 횡단적 폭경을 증가시킨다[26]. RME는 악정형적 치료법으로 비강의 폭경을 증가시키고, 구호흡을 개선시키며 기도의 저항을 감소시킬 수 있다[26]. 주로 구인두 (oropharyngeal)의 전방부와 비강을 넓혀, 비인두 공간을 확장시키는 데 긍정적 영향을 미친다[27]. 이 연구에서는 SRME를 이용하여 평균 2개월 간 확장 후 3개월 동안 유지하였다. 이 연구결과도 선행연구들과 유사하게 확장치료 후 AHI, ODI 및 코골이가 치료 전에 비해 치료 후 유의하게 감소하였다. 확장 전 AHI는 평균 3.27에서 확장 후 평균 1.73으로 감소하였고, ODI는 평균 2.71에서 평균 1.52로 감소하였다. 코골이는 확장 전 5.85%에서 확장 후 1.95%로 통계적으로 유의하게 감소하였다. 이는 상악 확장에 의한 상기도 폭경의 증가로 기도 개통성이 향상되었기 때문으로 보인다. Pirelli 등[12]은 폐쇄성 수면무호흡 어린이에게 RME로 치료한 결과, 확장 후 AHI 및 각성지수가 감소하였다고 하였다. Villa 등[24]은 RME를 이용한 치료 후 수면시간이 증가하였으며, 수면효율이 치료 전 86.67%에서 치료 후 93.32%로 증가하였다고 하였다. 이 연구에서 휴대용 간이수면 검사를 통한 수면검사 항목들 중 치료 전후에 뒤척임 비율이 유의한 차이가 없었던 것은 연구에 포함된 대상자의 수가 15명으로 표본 크기가 작으며, 휴대용 간이수면검사 특성상 수면기사 감독없이 진행되므로 기록의 오차가 발생할 가능성이 있기 때문으로 보인다. 또한, 스스로 장착하고 시행해야 하므로 장치가 느슨하게 장착될 경우 뒤척임으로 인지되었을 가능성이 있다. 이러한 점들이 PSG와 비교했을 때 휴대용 수면간이검사의 한계점이라 할 수 있다. 그럼에도 불구하고, 휴대용 간이수면검사는 치료전후 효과에 대해 저비용으로 간편하게 시행하여 객관적인 수치를 제공함으로써 수면호흡장애의 진단과 추적관찰에 유용한 방법이 될 수 있다.
소아 수면호흡장애는 다양한 요인에 의한 상호작용으로 발생하며, 이에 상기도의 해부학적 요인, 편도아데노이드 비대, 신경근 및 비만 등과 같은 요인들이 해당한다. 측방두부규격 방사선사진은 상기도 평가에서 가장 흔히 사용되는 검사방법 중 하나이다. 상기도를 구성하는 골과 연조직의 위치와 관계를 동시에 볼 수 있으며, 일정한 위치와 거리에서 촬영하므로 재연성이 높다[28]. 또한, 상대적으로 비용이 저렴하여 널리 사용가능 하다는 장점이 있다[29]. 이 연구에서는 측모 두부 방사선 사진을 이용하여 아데노이드 비대, 상기도 폭경 및 설골 위치를 상악 확장술 전후에 계측하였다. 또한, 이 연구에서는 Fujioka 등[14]이 제시한 방법에 따라 아데노이드 비대는 아데노이드의 크기를 비인강의 폭으로 나눈 AN ratio (ANR)로 평가하였다. Major 등[30]은 많은 계측법들 중 Fujioka 등[14]이 제안한 아데노이드 비대율이 신뢰성있다고 하였다. 이 연구결과 ANR은 확장 전 0.63에서 확장 후 0.51로 감소하여, 아데노이드 비대율이 감소하였다. 이는 상악의 확장으로 아데노이드 크기는 감소하고 비인강의 폭은 증가한 결과로 보인다. 상기도는 크게 비인두(nasopharynx), 구개인두(palatopharynx), 구인두(oropharynx), 하인두 (hypopharynx)의 네 부위로 나뉘며, 상기도 폐쇄는 이 중한 부위의 협착으로도 발생할 수 있다[31]. 이 연구에서 상기도의 폭경에 대한 계측은 상기도의 네 부위 영역을 다섯 부위로 나눠 평가하였다. 이 연구결과 구개인두에 해당하는 부위만이 확장 전 6.36 mm에서 확장 후 7.80 mm로 통계적으로 유의하게 증가하였다. Katyal 등[32]은 비강저와 상악이 해부학적으로 연결되어 RME로 확장 시 비강의 부피가 증가하고 상기도의 저항이 감소한다고 하였다. 또한 RME 후 비강의 폭이 증가하면 총 인두공간과 구개인두 부피가 증가하게 된다고 하였다. 이 연구의 상기도 폭경에 대한 평가의 한계점은 3차원 구조를 2차원 평면상에서 평가했다는 것이다. Major 등[30]은 측방두부규격 방사선사진으로 아데노이드 크기를 평가하는 것은 유용하지만, 비인두기도의 크기는 3차원적의 복잡한 구조이므로 cone-beam computed tomography (CBCT)와 같은 3차원 영상이 필요하다고 하였다. 반면, Pirilä Parkkinen 등[33]은 측방두부규격 방사선사진이 아데노이드 비대가 있는 어린이의 구인두 폭경을 제외한 비인두와 구개인두 폭경을 평가하는데 신뢰할만한 도구라고 하였다. 이러한 한계에도, 측방두부규격 방사선사진은 CBCT보다 접근성이 좋고 적은 비용이 들며 방사선 노출량이 적어 효과적인 도구라고 할 수 있다. 한편, 수면호흡장애 어린이를 검사하기 위해 측방두부규격 방사선사진 촬영 시 직립으로 할지 앙와위 자세로 할지에 대한 논란은 여전히 존재한다. 하지만, 의식상태가 상기도 근육에 영향을 미치는 요인이므로 두부자세보다 중요하다는 연구결과가 있다[34].
설골의 위치는 주변 근육과 인대에 의해 정해지므로, 구호흡이나 혀의 위치와 같은 구강습관이 설골의 위치에 중요한 영향을 미친다고 하였다[35]. Guilleminault 등[36]은 설골의 위치는 수면호흡장애의 예측인자로 중요하다고 하였으며, 설골이 하악 평면에서 하방으로 내려갈수록 하악과 설골과의 거리가 멀어지게 되어 수면장애의 위험성이 증가한다고 하였다[37]. 많은 연구들에서 하방에 존재하는 설골은 인두의 붕괴 (pharyngeal collapse)를 야기할 수 있다고 하였다[38,39]. 폐쇄성 수면무호흡의 발병 기전 중 하나는 감소된 상기도 공간과 턱끝혀근(genioglossus muscle)과 같은 상기도 근육의 변화된 활성이라고 하였다[40]. 해부학적으로 설골이 하방에 위치하게 되면, 흡기동안 혀는 턱끝혀근에 의해 뒤로 당겨져 하인두가 좁아지게 될 수 있다. 본 연구결과, 설골의 위치는 치료 전후에 통계학적으로 유의한 차이가 없었다. 반면 C3를 기준으로 했을 때, 통계적으로 유의하지 않지만 확장 후 설골이 약간 전방으로 이동하였다. 이는 상악의 확장으로 인해 하악의 전방이동으로 설골의 위치가 영향을 받은 것으로 보이며, 설골이 전방이동 함으로써 후방 인두공간이 넓어지는 데에 긍정적인 영향을 미쳤을 것으로 보인다. Phoenix 등[41]은 협착된 상악과 상기도 폐쇄가 있는 경우, 상악을 확장하는 것이 상기도의 기능을 향상시키며 설골을 정상 위치로 바꿀 수 있다고 하였다. 이는 설골이 상기도 저항에 영향을 받기 때문이라고 하였다. Verin 등[42]은 상기도 저항이 하악평면과 설골의 거리에 영향을 미치며, 상기도 저항이 증가할수록 설골이 점차 낮아진다고 하였다. 이 연구는 확장전후 상태만을 비교하고 있으므로, 설골에 미치는 영향은 추후 장기적인 추적관찰을 통한 치료 종료 후 상태를 확인하는 추가연구가 필요하다고 생각된다.
이 연구는 상악궁의 협착을 보이며 수면호흡장애가 있는 어린이들을 대상으로 SRME를 이용한 치료 전후의 변화를 측방두부 규격 방사선사진을 이용하여 평가하였으나, 정상의 대조군에 대한 비교가 없어 어떤 차이가 있는지 확인할 수 없는 한계점이 있다. 또한, 협착된 상악궁을 정의하는 명확한 기준점이 없이 대상자가 구치부의 얕은 수평피개를 보이는 경우로 한정했다는 것에 한계점이 있다. 이는 추후 상악궁의 형태에 대한 분석이 추가되어야 할 것으로 생각된다. 또한, 비인두 기도에 대한 평가는 3차원적 영상으로 이루어져야 하나, 측방두부규격 방사선사진으로만 기도평가가 이루어졌다는 한계점이 존재한다. 따라서 향후 정상군과 비교하여 SRME를 이용한 악정형적 치료가 수면호흡장애가 있는 어린이에서 비인두기도 공간에 미치는 영향에 대한 추가적인 연구가 필요하리라 생각된다. 또한 확장전후의 변화를 확인하는 단계에서 치료종료 후 변화를 확인하는 연구가 지속적으로 이루어질 필요가 있다고 생각된다.
이 연구는 간단하고 표준화 된 소아수면설문지와 휴대용 간이수면검사를 이용하여 수면호흡장애가 있는 어린이를 선별하고, 확장치료후 치료효과를 비교 분석하여 보여줌으로써 조기 진단 및 치료효과를 보여주는데 활용할 수 있음을 보여주고 있다. 따라서, 수면호흡장애가 있는 어린이에서 설문지, 간이수면검사 및 측방두부규격 방사선사진을 이용한 조기진단과 SRME를 이용한 구개확장치료는 호흡 및 수면양상을 향상시켜 어린이의 건강한 성장발육에 도움이 될 것이다.
Ⅴ. 결 론
이 연구의 목적은 수면호흡장애 증상을 보이며 협착된 상악궁을 가진 7 - 9세 어린이에서 SRME를 이용한 구개확장치료 전과 후에 수면호흡장애 증상의 변화와 개선양상을 소아수면설문지, 측방두부규격방사선사진 및 휴대용 간이수면검사를 시행하여 다음과 같은 결론을 얻었다. 소아수면설문지를 통한 주관적인 증상에 대한 보고에서 확장 후 총점은 통계적으로 유의하게 감소하였다(p= 0.001). 특히, 코골이, 호흡문제, 집중력 저하 영역에서 유의하게 개선되었다. 측방두부규격방사선사진에서 아데노이드 비대율은 확장 후 유의하게 감소하였다(p= 0.003). 상기도 폭경은 인두부위 중 구개인두만이 유의하게 증가하였다(p= 0.035). 설골의 위치는 확장 전후에 통계적으로 유의한 차이는 없었다. 간이수면검사를 통한 수면양상의 변화는 확장 후 AHI와 ODI가 통계적으로 유의하게 감소하였고, 코골이는 확장 후 통계적으로 유의하게 감소하였으며(p= 0.004), 최저 산소포화도는 유의하게 증가하였다(p= 0.023). SRME를 이용한 구개확장치료는 수면호흡장애 증상과 협착된 상악궁 및 좁은 상기도를 가진 어린이에게 수면호흡장애를 개선시킬 수 있는 적절한 치료방법 중 하나라고 할 수 있다. 따라서, 설문지와 휴대용 간이수면검사를 이용한 수면호흡장애의 조기 진단이 중요하며, SRME를 이용한 구개확장치료는 성장기 어린이의 정상적인 성장발육에 도움이 될 것으로 사료된다.