ņä£ļĪĀ
ņ╣śņĢäĻ░Ć ņäĀņ▓£ņĀüņ£╝ļĪ£ Ļ▓░ņåÉņØ┤ ļÉśļŖö Ļ▓āņØĆ Ļ░Ćņן ĒØöĒĢ£ ņ╣śņĢä ļ░£ņ£Ī ņØ┤ņāü ņżæ ĒĢśļéśņØ┤ļŗż[
1-
5]. ņØ┤ļŖö Ļ▓░ņåÉņ╣śņØś Ļ░£ņłśņŚÉ ļö░ļØ╝ ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņÜ®ņ¢┤ļĪ£ ļéśĒāĆļé┤ņ¢┤ņ¦Ćļéś, ļīĆļČĆļČä 1Ļ░£ ņØ┤ņāü 6Ļ░£ ļ»Ėļ¦īņØś Ļ▓░ņåÉņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ņ╣śņĢä Ļ▓░ņåÉņ”Ø(hypodontia), 6Ļ░£ ņØ┤ņāüņØś Ļ▓░ņåÉņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ļČĆļČäļ¼┤ņ╣śņ”Ø(severe hypodontia ļśÉļŖö oligodontia), ņ╣śņĢäĻ░Ć ĒĢśļéśļÅä ņŚåļŖö Ļ▓ĮņÜ░ļź╝ ļ¼┤ņ╣śņ”Ø(anodontia)ņØ┤ļØ╝Ļ│Ā ĒĢ£ļŗż[
6-
9].
ņ╣śņĢä Ļ▓░ņåÉņŚÉ ņśüĒ¢źņØä ļü╝ņ╣Ā ņłś ņ׳ļŖö ņÜöņØĖņ£╝ļĪ£ļŖö ĻĄ¼ņł£ ĻĄ¼Ļ░£ņŚ┤, ļŗżņÜ┤ņ”ØĒøäĻĄ░, ņÖĖļ░░ņŚĮņØ┤ĒśĢņä▒ņ”ØĻ│╝ Ļ░ÖņØĆ ņ¦łĒÖśĻ│╝ Ļ░ÉņŚ╝, ņÖĖņāü, ņĢĮļ¼╝, ņ¦łļ│æņ£╝ļĪ£ ņØĖĒĢ£ ļ░®ņé¼ņäĀ ņĪ░ņé¼ ļō▒ņØś ĒÖśĻ▓ĮņĀü ņÜöņåī, MSX, PAX9, TGFAņÖĆ Ļ░ÖņØĆ ĒŖ╣ņĀĢ ņ£ĀņĀäņ×É ļ│ĆņØ┤ ļō▒ņØ┤ ņ׳ļŗż[
5,
10-
12]. ņØ┤ ņżæ ņ£ĀņĀäņĀü ņÜöņåīņØś Ļ▓ĮņÜ░ 300Ļ░£ ņØ┤ņāüņØś ņ£ĀņĀäņ×ÉĻ░Ć ņ╣śņĢä ĒśĢņä▒ņŚÉ Ļ┤ĆņŚ¼ĒĢśļ®░ ņŗĀĒśĖ ņĀäļŗ¼ Ļ▓ĮļĪ£ ļśÉĒĢ£ ļŗżņ¢æĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ, Ēśäņ×¼Ļ╣īņ¦Ć ņ╣śņĢä Ļ▓░ņåÉĻ│╝ ņ£ĀņĀäņ×É ņé¼ņØ┤ņØś ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĒÖ£ļ░£ĒĢśĻ▓ī ņ¦äĒ¢ēļÉśĻ│Ā ņ׳ļŗż[
10,
11].
ņØĖņóģņŚÉ ļö░ļØ╝ ņ░©ņØ┤Ļ░Ć ņ׳ņ¦Ćļ¦ī, 0.1%ņŚÉņä£ ņĄ£ļīĆ 16.2%Ļ╣īņ¦Ć ļ│┤ņØ┤ļŖö ņśüĻĄ¼ņ╣śņØś ņäĀņ▓£ņä▒ Ļ▓░ņåÉ ņ£Āļ│æļźĀņŚÉ ļ╣äĒĢ┤ ņ£Āņ╣śĻ░Ć ņäĀņ▓£ņĀüņ£╝ļĪ£ Ļ▓░ņåÉņØ┤ ļÉśļŖö Ļ▓ĮņÜ░ļŖö 0.1%ņŚÉņä£ 2.4%ļĪ£ ļō£ļ¼╝ĻĖ░ ļĢīļ¼ĖņŚÉ ņ£Āņ╣śļŖö ņĪ┤ņ×¼ĒĢśņ¦Ćļ¦ī Ļ│äņŖ╣ ņśüĻĄ¼ņ╣śļŖö Ļ▓░ņåÉņØĖ Ļ▓ĮņÜ░ļź╝ ņ×äņāüņŚÉņä£ ņóģņóģ ļ░£Ļ▓¼ĒĢĀ ņłś ņ׳ļŗż[
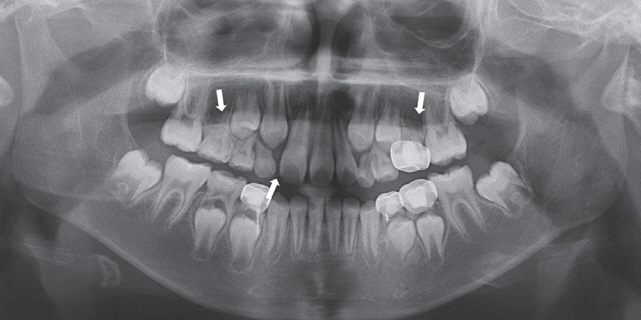
1]. ņśüĻĄ¼ņ╣śĻ░Ć Ļ▓░ņåÉņØ┤ ļÉ£ ļČĆņ£äļŖö ņĄ£ļīĆņä▒ņןĻĖ░Ļ░Ć ņ¦Ćļé£ Ēøä ņ×äĒöīļ×ĆĒŖĖ ļśÉļŖö Ļ│ĀņĀĢņä▒ ļ│┤ņ▓Āļ¼╝ņØä ņé¼ņÜ®ĒĢśĻ▒░ļéś, ĻĄÉņĀĢņĀüņ£╝ļĪ£ Ļ│ĄĻ░äņØä ĒÅÉņćäĒĢśļŖö ļō▒ņØś ļ░®ļ▓Ģņ£╝ļĪ£ ņ╣śļŻīļź╝ ĒĢĀ ņłś ņ׳ļŗż[
2]. ņ¢┤ļ¢ż ļ░®ļ▓ĢņØä ņäĀĒāØĒĢśļōĀ ņŗ£Ļ░äĻ│╝ ļ╣äņÜ®ņØ┤ ļ¦ÄņØ┤ ļōżĻ▓ī ļÉśĻ│Ā, ņāüļČĆ ņ£Āņ╣śļź╝ ņ╣śļŻīĒĢĀ ļĢīļÅä Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢĀ ņé¼ĒĢŁļōżņØ┤ ļŹöņÜ▒ ļ¦ÄņĢäņ¦ĆĻ▓ī ļÉ£ļŗż[
5]. ļö░ļØ╝ņä£ ņĀäņ▓┤ņĀüņØĖ ņ╣śļŻīļź╝ ĒÜ©ņ£©ņĀüņ£╝ļĪ£ ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö ĒÖśņ×ÉņØś Ļ│©Ļ▓® ļ░Å Ļ▓░ņåÉ ņ╣śņĢäņØś ņ£äņ╣ś, Ļ░£ņłś ļō▒ņØä Ļ│ĀļĀżĒĢśņŚ¼ ņĪ░ĻĖ░ņŚÉ ņĀĢĒÖĢĒĢ£ ņ╣śļŻī ļ░®ļ▓ĢņØä ņłśļ”ĮĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļŗż.
ņāü-ĒĢśņĢģ ņ┤Ø 32Ļ░£ņØś ņ╣śņĢä ņżæ ņ¢┤ļŖÉ ļČĆņ£äņŚÉ Ļ▓░ņåÉņØ┤ ņ׳ļŖöņ¦Ćļź╝ ļéśĒāĆļé┤ļŖö ņÜ®ņ¢┤ļĪ£ Tooth agenesis code (TAC)Ļ░Ć ņé¼ņÜ®ļÉśĻ│Ā ņ׳ļŗż[
13]. TACļź╝ ņØ┤ņÜ®ĒĢśļ®┤ Ļ▓░ņåÉņØ┤ ļÉ£ ņ╣śņĢäņØś ļ▓łĒśĖļź╝ ņØ╝ļĀ¼ļĪ£ ļéśņŚ┤ĒĢśņ¦Ć ņĢŖņĢäļÅä ĒĢ£ ļČäņĢģ ļé┤ ņ¢┤ļ¢ż ņ╣śņĢäĻ░Ć Ļ▓░ņåÉņØ┤ ļÉśņŚłļŖöņ¦Ć ņĢī ņłś ņ׳ņ£╝ļ®░, 4ļČäņĢģņØś TACĻ░ÆņØä ĒĢ©Ļ╗ś ļéśĒāĆļé┤ļ®┤ ņĀäņĢģņŚÉņä£ Ļ▓░ņåÉļÉ£ ļ¬©ļōĀ ņ╣śņĢäļź╝ ĒĢ£ ļ▓łņŚÉ ļéśĒāĆļé╝ ņłś ņ׳ļŗż. ņØ┤ļź╝ ņØæņÜ®ĒĢśļ®┤ ņāü-ĒĢśņĢģ ļ░Å ņĢģĻČü ņĀäņ▓┤ņŚÉņä£ ļ╣łļ▓łĒĢśĻ▓ī ĒĢ©Ļ╗ś Ļ▓░ņåÉņØ┤ ļÉśļŖö ņ╣śņĢäņØś ņ£ĀĒśĢņØä ņĢī ņłś ņ׳ļŗż[
4,
5,
8,
14].
TACļŖö ļŗżņłśņØś Ļ▓░ņåÉņ╣śļź╝ Ļ░Ćņ¦ä ĒÖśņ×Éļź╝ Ēæ£ĒśäĒĢśĻĖ░ņŚÉ ĒÜ©Ļ│╝ņĀüņØ┤ļŗż. ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉņØś 9 - 17%ļŖö 6Ļ░£ ņØ┤ņāüņØś Ļ▓░ņåÉņ╣śļź╝ Ļ░Ćņ¦Ćļ®░, ņØ┤ļ¤¼ĒĢ£ ļČĆļČäļ¼┤ņ╣śņ”Ø ĒÖśņ×ÉļŖö MSX1, PAX9, AXIN2ņÖĆ Ļ░ÖņØĆ ĒŖ╣ņĀĢ ņ£ĀņĀäņ×ÉņØś ļ│ĆņØ┤Ļ░Ć ņ׳ņØä ĒÖĢļźĀņØ┤ ļåÆļŗż[
5,
8,
11,
12]. TACļź╝ ņØ┤ņÜ®ĒĢśļ®┤ Ļ▓░ņåÉņØ┤ ļÉ£ ņ╣śņĢäļōżņØä ĒĢśļéśņØś ņł½ņ×ÉļĪ£ ļéśĒāĆļé╝ ņłś ņ׳ņØä ļ┐Éļ¦ī ņĢäļŗłļØ╝, ĒŖ╣ņĀĢ ņ£ĀņĀäņ×É ļ│ĆņØ┤ļź╝ Ļ░Ćņ¦ä ĒÖśņ×ÉļōżņØś Ļ│ĄĒåĄļÉ£ TACĻ░ÆņØĆ ĻĘĖ ņ£ĀņĀäņ×É ļ│ĆņØ┤ņÖĆ Ļ┤ĆļĀ©ļÉ£ Ēæ£ĒśäĒśĢņ£╝ļĪ£ ņāØĻ░üĒĢĀ ņłś ņ׳ļŗż[
5]. ņØ┤ ņé¼ņŗżņØä ĻĖ░ļ░śņ£╝ļĪ£, ņĄ£ĻĘ╝ņŚÉļŖö TACļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ĻĄ¼ņł£ ĻĄ¼Ļ░£ņŚ┤ ĒÖśņ×ÉļōżņØś ņśüĻĄ¼ņ╣ś Ļ▓░ņåÉ ņ£ĀĒśĢņØä ļČäļźśĒĢśļŖö ņŚ░ĻĄ¼Ļ░Ć Ē¢ēĒĢ┤ņ¦ĆĻ│Ā ņ׳ļŗż[
14,
15]. ņØ┤ ņÖĖņŚÉ ļŗżļźĖ ņ¦łĒÖś ņŚåņØ┤ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉļ¦ī ņĪ┤ņ×¼ĒĢśļŖö ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ Ļ▓░ņåÉ ņ£ĀĒśĢņØä ĒÅēĻ░ĆĒĢ£ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼Ļ░Ć ļ░£Ēæ£ļÉśņŚłņ£╝ļéś, ņŚ░ĻĄ¼ ļīĆņāüņ×ÉĻ░Ć ņĀüņ¢┤ ļ│┤ĒÄĖņĀüņØĖ Ļ▓░ņåÉ ņ£ĀĒśĢņØä ĒÖĢņØĖĒĢśĻĖ░ņŚÉ ĒĢ£Ļ│äĻ░Ć ņ׳ņŚłļŗż[
4,
5,
8]. ļśÉĒĢ£ ĒĢ£ ļČäņĢģņØś Ļ▓░ņåÉ ņ£ĀĒśĢņŚÉ ļīĆĒĢ┤ ļ░£Ēæ£ĒĢ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļĪ£ ņĀäņĢģņŚÉ ļīĆĒĢ£ Ļ▓░ņåÉ ņ£ĀĒśĢņØä ņĢī ņłś ņŚåņŚłļŗż[
4,
8].
ĒĢ£ĻĄŁņŚÉņä£ļÅä ņäĀņ▓£ņä▒ Ļ▓░ņåÉņ╣śņØś ņ£Āļ│æļźĀĻ│╝ ĒŖ╣ņĀĢ ņ╣śņĢäņØś Ļ▓░ņåÉ ļ╣łļÅäņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļŖö ņĪ┤ņ×¼ĒĢśņ¦Ćļ¦ī, ļīĆļČĆļČäņØĆ ļŗżļźĖ ļéśļØ╝ņØś ņŚ░ĻĄ¼ņŚÉ ļ╣äĒĢ┤ ņŚ░ĻĄ¼ ļīĆņāüņ×ÉĻ░Ć ņĀüļŗżļŖö ĒĢ£Ļ│äņĀÉņØä Ļ░Ćņ¦äļŗż[
3,
12,
16]. ļśÉĒĢ£ Ēśäņ×¼Ļ╣īņ¦Ć ņśüĻĄ¼ņ╣śĻ░Ć ņäĀņ▓£ņĀüņ£╝ļĪ£ Ļ▓░ņåÉņØ┤ ļÉ£ ĒĢ£ĻĄŁņØĖ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ TACļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ļ▓░ņåÉ ņ£ĀĒśĢņØä ļ░ØĒśĆļéĖ ļģ╝ļ¼ĖņØĆ ņŚåņŚłļŗż.
ļö░ļØ╝ņä£ ņØ┤ ņŚ░ĻĄ¼ņØś ļ¬®ņĀüņØĆ 2010ļģä 1ņøöļČĆĒä░ 2021ļģä 2ņøöĻ╣īņ¦Ć ļČĆņé░ļīĆĒĢÖĻĄÉņŚÉ ļé┤ņøÉĒĢ£ ņåīņĢä ņ▓ŁņåīļģäņØä ļīĆņāüņ£╝ļĪ£ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņØś ņ£Āļ│æļźĀņØä ņĢīņĢäļé┤Ļ│Ā TACļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ļ▓░ņåÉ ņ£ĀĒśĢņØä ĒÖĢņØĖĒĢśļŖö Ļ▓āņØ┤ļŗż. ļśÉĒĢ£ ļīĆĻĘ£ļ¬©ņØś ņŚ░ĻĄ¼ļĪ£ Ļ▓░Ļ│╝ņØś ņĀĢĒÖĢļÅäļź╝ ļåÆņØ┤Ļ│Ā ļŹöņÜ▒ ļ│┤ĒÄĖņĀüņØĖ Ļ▓░ņåÉ ņ£ĀĒśĢņØä ņĢīņĢäļé┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ņ┤ØĻ┤ä ļ░Å Ļ│Āņ░░
ņ╣śņĢäļŖö ņĀĆņ×æ, ļ░£ņØī, ņŗ¼ļ»ĖņŚÉ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢśļ®░, ņ╣śņĢäņØś Ļ▓░ņåÉņØĆ ļé«ņØĆ ņĀĆņ×æ ĒÜ©ņ£©, ļČĆņĀĢĻĄÉĒĢ®, ļ░£ņØīņØś ņØ┤ņāü ļō▒ ņéČņØś ņĀäļ░śņŚÉ ļČĆņĀĢņĀüņØĖ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŗż[
3,
10,
21,
22]. ļö░ļØ╝ņä£ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉņØś ņéČņØś ņ¦łņØä ļåÆņØ┤ĻĖ░ ņ£äĒĢ┤ņä£ļŖö Ļ▓░ņåÉ ļČĆņ£äņØś ņ╣śļŻīĻ░Ć ļČłĻ░ĆĒö╝ĒĢśļ®░, Ļ┤æļ▓öņ£äĒĢśĻ│Ā ļ│Ąņ×ĪĒĢ£ ņ╣śļŻīļź╝ ļ░øņØĆ ĒøäņŚÉļÅä ņśżļ×£ ĻĖ░Ļ░ä ņ£Āņ¦Ć Ļ┤Ćļ”¼Ļ░Ć ĒĢäņÜöĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ĒÖśņ×ÉņØś ņéČ ņĀäļ░śņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śĻ▓ī ļÉ£ļŗż[
1,
10].
ņśüĻĄ¼ņ╣ś ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņØś ņ£Āļ│æļźĀņØĆ ņŚ░ĻĄ¼ ļīĆņāüņ×É ļ░Å ņØĖņóģņŚÉ ļö░ļØ╝ ņ░©ņØ┤Ļ░Ć ņ׳ļŗż. Rakhshan[
1]ņŚÉ ņØśĒĢśļ®┤ ņäĀņ▓£ņĀü ņ╣śņĢä Ļ▓░ņåÉņØś ņ£Āļ│æļźĀņØĆ 0.15% - 16.2%ņØ┤ļ®░, ņØ╝ļ░śņØĖņØä ļīĆņāüņ£╝ļĪ£ ņ¦äĒ¢ēĒĢ£ J├żrvinenĻ│╝ Lehtinen[
23]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö 0.9%ņØś ņ£Āļ│æļźĀņØä ļ│┤ņśĆļŗż. ņĢäņŗ£ņĢäņØĖņØś ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ņ£Āļ│æļźĀņØĆ 0.2% - 16.2%ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, ĻĖ░ņĪ┤ņØś ĒĢ£ĻĄŁ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝, 3ņ░© ņØśļŻīĻĖ░Ļ┤ĆņŚÉ ļé┤ņøÉĒĢ£ ĒÖśņ×ÉļōżņØś 5.4% - 12.2%ņÖĆ ņØ╝ļ░ś ņ╣śĻ│╝ ņØśņøÉņŚÉ ļé┤ņøÉĒĢ£ ĒÖśņ×ÉļōżņØś 10.3%Ļ░Ć ņäĀņ▓£ņĀü Ļ▓░ņåÉņ╣śļź╝ Ļ░ĆņĪīļŗż[
1,
3,
12,
16]. ņØ┤ ņŚ░ĻĄ¼ļÅä ļČĆņé░ļīĆĒĢÖĻĄÉ ņ╣śĻ│╝ļ│æņøÉņŚÉ ļé┤ņøÉĒĢ£ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆĻ│Ā, ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņØś ņ£Āļ│æļźĀņØĆ 10.74%ļĪ£ ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ņÖĆ ņ£Āņé¼ĒĢśņśĆļŗż. Mattheeuws ļō▒[
24]ņØĆ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ņ£Āļ│æļźĀņŚÉ ļīĆĒĢ┤ ņĪ░ņé¼ĒĢ£ 19Ļ░£ņØś ņŚ░ĻĄ¼ļź╝ ļČäņäØĒĢśņśĆĻ│Ā, ņŗ£Ļ░äņŚÉ ļö░ļźĖ ņ£Āļ│æļźĀņØś ņ░©ņØ┤Ļ░Ć ņ£ĀņØśĒĢśņ¦Ć ņĢŖļŗżĻ│Ā ĒĢśņśĆļŗż. ĒĢśņ¦Ćļ¦ī 1950ļģäļīĆ ņØ┤Ēøä ņé¼ļ×īļōżņØś ņ╣śņĢäņŚÉ ļīĆĒĢ£ Ļ┤Ćņŗ¼ņØ┤ ļåÆņĢäņĀĖ ņ╣śĻ│╝ņŚÉ ļé┤ņøÉĒĢśļŖö ņĀäņ▓┤ ĒÖśņ×É ņłśĻ░Ć ņ”ØĻ░ĆĒĢśņśĆņ£╝ļ®░, ļ░®ņé¼ņäĀ ņé¼ņ¦ä ņ┤¼ņśü ĻĖ░ņłĀļÅä ĒĢ©Ļ╗ś ļ░£ņĀäĒĢ©ņŚÉ ļö░ļØ╝ ņ×äņāüņŚÉņä£ ņ╣śĻ│╝ ņØśņé¼Ļ░Ć ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×Éļź╝ ļ¦łņŻ╝ĒĢśļŖö ļ╣łļÅäĻ░Ć ļŹöņÜ▒ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż[
22,
24].
ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ņŚ¼ņä▒(11.95%)ņØ┤ ļé©ņä▒(9.66%)ņŚÉ ļ╣äĒĢ┤ ņäĀņ▓£ Ļ▓░ņåÉņØś ņ£Āļ│æļźĀņØ┤ ļŹöņÜ▒ ļåÆņĢśĻ│Ā, ņØ┤ļŖö ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ĻĖ░ņĪ┤ņØś ļ¦ÄņØĆ ņŚ░ĻĄ¼ņŚÉņä£ ņĢīļĀżņ¦ä ļ░öņÖĆ ļÅÖņØ╝ĒĢśļŗż[
1,
7,
12]. ņŚ¼ņä▒ņØ┤ ļŹöņÜ▒ ļåÆņØĆ ņ£Āļ│æļźĀņØä ļ│┤ņØ┤ļŖö ņØ┤ņ£ĀļŖö ņāØļ¼╝ĒĢÖņĀüņØĖ ņ£ĀņĀäņ×ÉņØś ņ░©ņØ┤ ļśÉļŖö ņ×æņØĆ Ēä▒ļ╝łņÖĆ Ļ░ÖņØĆ ļ░£ņ£ĪĒĢÖņĀüņØĖ ņ░©ņØ┤ ļĢīļ¼ĖņØ╝ ņłś ņ׳ņ£╝ļéś[
1,
22], ņĢäņ¦ü ļ¬ģĒÖĢĒĢśĻ▓ī ņĢīļĀżņ¦ä ļ░öļŖö ņŚåļŗż. ĒĢ£ĻĄŁņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ ņä▒ļ│äņŚÉ ļö░ļźĖ ņ£ĀņØśļ»ĖĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖĻ▒░ļéś ļé©ņä▒ņØś ņ£Āļ│æļźĀņØ┤ ļŹö ļåÆņØĆ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļÅä ņ׳ĻĖ░ņŚÉ Ē¢źĒøä ļŹö ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż[
3,
12]. ņāüņĢģņŚÉņä£ļŖö ĒÄĖņĖĪņä▒ ļ░Å ņ¢æņĖĪņä▒ ņ╣śņĢä Ļ▓░ņåÉ ņ£ĀĒśĢ ņé¼ņØ┤ņŚÉ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ļīĆņĪ░ņĀüņ£╝ļĪ£ ĒĢśņĢģņŚÉņä£ļŖö ņ╣śņĢä Ļ▓░ņåÉņØ┤ ņ¢æņĖĪ ļ¬©ļæÉ ļ░£ņāØĒĢśļŖö Ļ▓āņŚÉ ļ╣äĒĢ┤ ĒÄĖņĖĪņ£╝ļĪ£ ļ░£ņāØĒĢĀ ĒÖĢļźĀņØ┤ ņ£ĀņØśĒĢśĻ▓ī ļŹö ļåÆņĢśļŗż(
Table 4). ĒĢśņ¦Ćļ¦ī ņØ┤ņŚÉ ļīĆĒĢ£ ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļŖö ņØ╝Ļ┤Ćņä▒ņØä ļ│┤ņØ┤ņ¦Ć ņĢŖņĢä ņØ┤ ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļź╝ ĒĢ┤ņäØĒĢśĻĖ░ņŚö ĒĢ£Ļ│äĻ░Ć ņ׳ļŗż[
1,
3,
25]. ļśÉĒĢ£ Ļ░£ļ│ä ņ╣śņĢäņØś ĒÄĖņĖĪņä▒ ļ░Å ņ¢æņĖĪņä▒ Ļ▓░ņåÉ ļ╣łļÅäĻ░Ć ļŗżļź┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņĀĢĒÖĢĒĢ£ Ļ▓░ņåÉ ņ¢æņāüņØä ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż[
10].
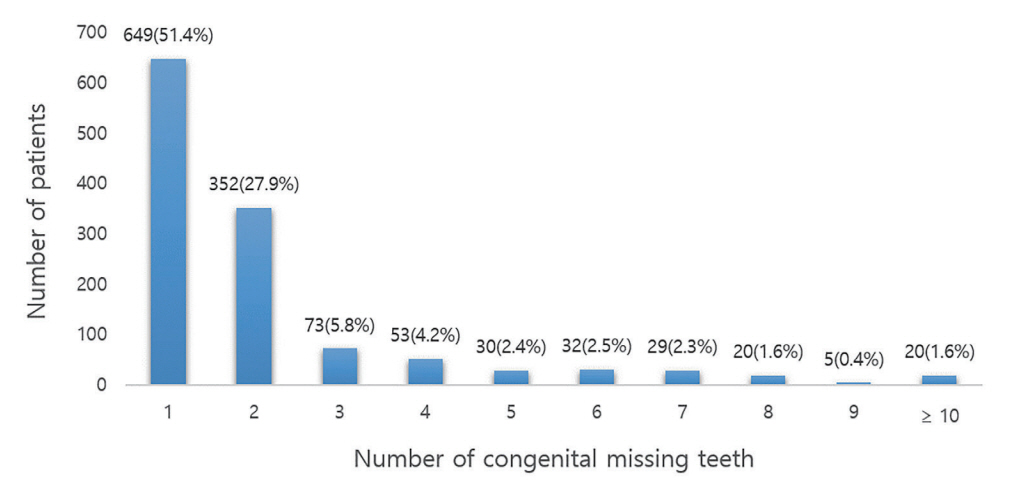
ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉņØś ĒÅēĻĘĀ Ļ▓░ņåÉ Ļ░£ņłśļŖö 2.22Ļ░£ņśĆļŗż. ņØ┤ļŖö ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉļŖö ĒÅēĻĘĀ 1.5 - 2.4Ļ░£ņØś Ļ▓░ņåÉņ╣śļź╝ Ļ░Ćņ¦äļŗżļŖö ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ļ▓öņ£ä ļé┤ņŚÉ ņ׳ņŚłļŗż[
3,
8,
20]. ļśÉĒĢ£ ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ņżæ Ļ░Ćņן ļåÆņØĆ ļ╣łļÅäļĪ£ Ļ▓░ņåÉņØ┤ ļÉśļŖö ņ╣śņĢäļŖö ĒĢśņĢģ ņĀ£2ņåīĻĄ¼ņ╣śņśĆĻ│Ā, ņØ┤ļŖö ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ļÅÖņØ╝ĒĢśņśĆļŗż[
3,
4,
7,
10,
12,
13]. ĒĢśņĢģ ņĀ£2ņåīĻĄ¼ņ╣ś ļŗżņØīņ£╝ļĪ£ļŖö ĒĢśņĢģ ņĖĪņĀłņ╣ś, ņāüņĢģ ņĀ£2ņåīĻĄ¼ņ╣ś, ĒĢśņĢģ ņżæņĀłņ╣ś, ņāüņĢģ ņĖĪņĀłņ╣ś ņł£ņ£╝ļĪ£ ļåÆņØĆ Ļ▓░ņåÉ ļ╣łļÅäļź╝ ļ│┤ņśĆņ£╝ļ®░, ņØ┤ļŖö ĒĢśņĢģ ņĀ£2ņåīĻĄ¼ņ╣ś, ĒĢśņĢģ ņĖĪņĀłņ╣ś, ņāüņĢģ ņĀ£2ņåīĻĄ¼ņ╣ś, ņāüņĢģ ņĖĪņĀłņ╣ś, ĒĢśņĢģ ņżæņĀłņ╣śņØś ņł£ņ£äļź╝ ļ│┤ņśĆļŹś ĒĢ£ĻĄŁņØĖņØś ņ╣śņĢä Ļ▓░ņåÉņŚÉ ļīĆĒĢ£ Kim[
16]ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ņ£Āņé¼ĒĢśņśĆļŗż(
Table 5).
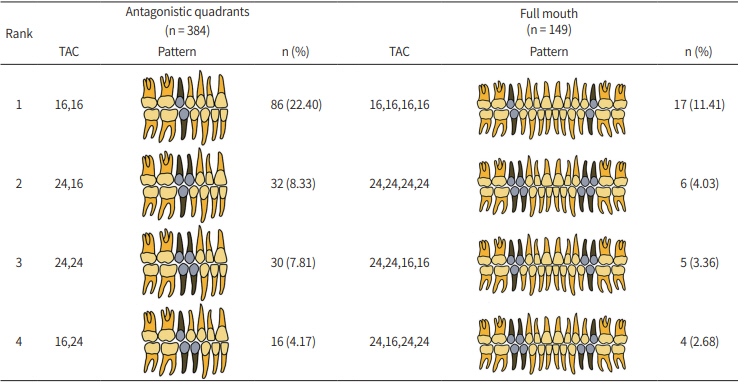
ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉņä£ Ļ░ü ļČäņĢģļ│ä Ļ▓░ņåÉ ņ£ĀĒśĢ ņżæ 1Ļ░£ņØś ņ╣śņĢäĻ░Ć Ļ▓░ņåÉņØ┤ ļÉ£ Ļ▓ĮņÜ░, ļ¬©ļōĀ ļČäņĢģņŚÉņä£ ņĀ£2ņåīĻĄ¼ņ╣śņØś Ļ▓░ņåÉ(TAC = 16)ņØ┤ Ļ░Ćņן ļ╣łļ▓łĒĢśņśĆļŗż. ņØ┤ļŖö ņĀäņŗĀņ¦łĒÖśņØ┤ ņŚåļŖö ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉņØś Ļ▓░ņåÉ ņ£ĀĒśĢņŚÉ ļīĆĒĢ┤ ļČäņäØĒĢ£ ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ļÅÖņØ╝ĒĢśņśĆļŗż[
8,
26]. ņØ┤ ņżæ Eliacik ļō▒[
8]ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉ ļö░ļź┤ļ®┤ ļ¬©ļōĀ ļČäņĢģņŚÉņä£ 2Ļ░£ ņØ┤ņāüņØś ņ╣śņĢäĻ░Ć Ļ▓░ņåÉņØ┤ ļÉ£ Ļ▓ĮņÜ░, ņĀ£1ņåīĻĄ¼ņ╣śņÖĆ 2ņåīĻĄ¼ņ╣śņØś Ļ▓░ņåÉ(TAC = 24)ņØ┤ Ļ░Ćņן ļ╣łļ▓łĒĢśņśĆĻ│Ā, ņØ┤ ņŚ░ĻĄ¼ļÅä ņ£Āņé¼ĒĢ£ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż. Heuberer ļō▒[
26]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļÅä 2Ļ░£ ņØ┤ņāüņØś ņ╣śņĢäĻ░Ć Ļ▓░ņåÉņØĖ ĒÖśņ×ÉļōżņŚÉņä£ ņåīĻĄ¼ņ╣ś ļČĆņ£äņØś ņ╣śņĢäĻ░Ć Ļ░Ćņן ļ╣łļ▓łĒĢśĻ▓ī Ļ▓░ņåÉņØ┤ ļÉśņŚłļŗż. ļśÉĒĢ£ ņĀäņĢģņŚÉņä£ ņåīĻĄ¼ņ╣ś ļČĆņ£äņØś ĒÅēĻĘĀ Ļ▓░ņåÉ Ļ░£ņłśļŖö 3Ļ░£ņśĆņ£╝ļ®░, ļīĆļČĆļČä 2Ļ░£ Ēś╣ņØĆ 4Ļ░£ ņåīĻĄ¼ņ╣śĻ░Ć ĒĢ©Ļ╗ś Ļ▓░ņåÉņØ┤ ļÉ£ļŗżĻ│Ā ĒĢśņśĆļŗż. ļČĆļČäļ¼┤ņ╣śņ”Ø ĒÖśņ×ÉļōżņØś ņĀäņĢģ Ļ▓░ņåÉ ņ£ĀĒśĢņØĆ Arai[
5]ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ņ£Āņé¼Ē¢łļŗż. ļśÉĒĢ£ Ļ▓░ņåÉ ņ£ĀĒśĢņØś 1 - 5ņ£äļŖö ļ¬©ļōĀ ļČäņĢģņŚÉņä£ ņĀ£1ņåīĻĄ¼ņ╣ś ļśÉļŖö ņĀ£2ņåīĻĄ¼ņ╣śļź╝ ĒżĒĢ©Ē¢łļŗż. MSX1 ņ£ĀņĀäņ×ÉņØś Ļ▓░ĒĢ©ņØĆ ņāüņĢģ ņĀ£1, 2ņåīĻĄ¼ņ╣ś, ĒĢśņĢģ ņĀ£2ņåīĻĄ¼ņ╣śņŚÉ, PAX9 ņ£ĀņĀäņ×ÉņØś Ļ▓░ĒĢ©ņØĆ ņāüņĢģ ņĀ£1, 2ļīĆĻĄ¼ņ╣ś ļ░Å ĒĢśņĢģ ņĀ£2ļīĆĻĄ¼ņ╣śņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[
5]. ļśÉĒĢ£ ņ╣śļ░░ ĒśĢņä▒ ņŗ£ĻĖ░ņŚÉ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢśļŖö ņØ┤ ņ£ĀņĀäņ×ÉļōżņØĆ ņä£ļĪ£ ņāüĒśĖņ×æņÜ®ņØä ĒĢśļ®░, Ļ▓░ĒĢ©ņØ┤ ņ׳ņØä Ļ▓ĮņÜ░ Ļ│ĄĒåĄņĀüņ£╝ļĪ£ ļČĆļČä ļ¼┤ņ╣śņ”ØņØś ļ░£ļ│æļźĀņØä ņ”ØĻ░Ćņŗ£Ēé©ļŗż[
5,
11,
27]. ļö░ļØ╝ņä£ ņØ┤ ņ£ĀņĀäņ×ÉļōżņØś ļ│ĆņØ┤ļŖö ņØ┤ ņŚ░ĻĄ¼ņÖĆ ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ļōżņŚÉņä£ Ļ▓░ņåÉņØś ņ£ĀĒśĢņØ┤ ņ£Āņé¼ĒĢśĻ▓ī ļéśĒāĆļé£ ņøÉņØĖņ£╝ļĪ£ Ļ│ĀļĀżļÉĀ ņłś ņ׳ņ£╝ļ®░, ļČĆļČäļ¼┤ņ╣śņ”ØņØś ļ░£ļ│æĻ│╝ ņĀäņĢģņŚÉņä£ ņĀ£1, 2ņåīĻĄ¼ņ╣śĻ░Ć ĒżĒĢ©ļÉ£ ņ╣śņĢä Ļ▓░ņåÉ ņ£ĀĒśĢņØś ņøÉņØĖņ£╝ļĪ£ Ļ│ĀļĀżļÉĀ ņłś ņ׳ļŗż.
ņāüņĢģĻ│╝ ĒĢśņĢģņØś ņĢģĻČü ļé┤ ļīĆņ╣Łņä▒ņØĆ ļ¬©ļæÉ 33% ņĀĢļÅäņśĆņ£╝ļ®░ ņóīņĖĪĻ│╝ ņÜ░ņĖĪņŚÉņä£ ņĢģĻČü Ļ░ä ļīĆņ╣Łņä▒Ļ│╝ ĻĄ¼Ļ░Ģ ļé┤ ļīĆĻ░üņäĀ ļČĆņ£äņØś ļīĆņ╣Łņä▒ņØĆ ļ¬©ļæÉ 6 - 7% ņĀĢļÅäņśĆļŗż. ņØ┤ ņłśņ╣śļŖö ņāüņĢģĻ│╝ ĒĢśņĢģņØś ņĢģĻČü ļé┤ ļīĆņ╣Łņä▒ņØĆ 40%ņØ┤ņāü, ļéśļ©Ėņ¦Ć ļČĆņ£äņØś ļīĆņ╣Łņä▒ņØĆ 4 - 5%ļź╝ ļ│┤ņśĆļŹś ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ņ░©ņØ┤Ļ░Ć ņ׳ļŗż[
4,
5]. ĒĢśņ¦Ćļ¦ī, ļŗżļźĖ ļČĆņ£äņŚÉ ļ╣äĒĢ┤ ĒÖĢņŚ░ĒĢśĻ▓ī ņāüņĢģĻ│╝ ĒĢśņĢģ ļé┤ņŚÉņä£ ļåÆņØĆ ļīĆņ╣Łņä▒ņØä ļ│┤ņØĖļŗżļŖö ņĀÉņØĆ ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ņÖĆ ļÅÖņØ╝ĒĢśņśĆļŗż. ĒĢ£ĻĄŁņØĖņØś ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ĒĢ£ Jeon ļō▒[
12]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö 70.7%ņØś ņĢģĻČü ļé┤ ļīĆņ╣Łņä▒Ļ│╝ 45.6%ņØś ņĢģĻČü Ļ░ä ļīĆņ╣Łņä▒ņØä ļ│┤ņśĆļŗż. ņØ┤ ņłśņ╣śļÅä ņØ┤ ņŚ░ĻĄ¼ņÖĆ ņ░©ņØ┤Ļ░Ć ņ׳ņ£╝ļ®░, ņØ┤ļŖö Jeon ļō▒[
12]ņØ┤ ņ╣śņĢä Ļ▓░ņåÉņØś ļīĆņ╣Łņä▒ņØä ņØ┤ ņŚ░ĻĄ¼ņÖĆ ļŗżļźĖ ĻĖ░ņżĆņ£╝ļĪ£ ĒÅēĻ░ĆĒĢśņśĆĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ņØ┤ņĀä ņŚ░ĻĄ¼[
4,
5]ņÖĆ ņØ┤ ņŚ░ĻĄ¼ļŖö ņĢģĻČü ļé┤, ļśÉļŖö ņĢģĻČü Ļ░ä ļ╣äĻĄÉĒĢśļŖö ļæÉ Ļ││ņŚÉ ļ¬©ļæÉ Ļ▓░ņåÉņ╣śĻ░Ć ņ׳ļŖö ĒÖśņ×Éļōż ņżæ, ļ╣äĻĄÉ ļČĆņ£äņØś Ļ▓░ņåÉ ņ£ĀĒśĢņØ┤ Ļ░ÖņØĆ Ļ▓ĮņÜ░ ļīĆņ╣Łņä▒ņØä ļØżļŗżĻ│Ā ĒÅēĻ░ĆĒĢśņśĆļŗż. ņØ┤ņŚÉ ļ░śĒĢ┤ Jeon ļō▒[
12]ņØĆ ņĢģĻČü ļé┤, ņĢģĻČü Ļ░ä ļČĆņ£äļź╝ ĒÅēĻ░ĆĒĢ£ Ļ▓āņØĆ ļÅÖņØ╝ĒĢśļéś, ņĀäņ▓┤ ĒÖśņ×ÉļōżņØś ņ┤Ø Ļ▓░ņåÉņ╣śņĢä ņżæ ļīĆņ╣ŁņĀüņ£╝ļĪ£ Ļ▓░ņåÉņØ┤ ļÉ£ ņ╣śņĢäņØś Ļ░£ņłśļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ļīĆņ╣Łņä▒ņØä ĒÅēĻ░ĆĒĢśņśĆļŗż. ĒĢśņ¦Ćļ¦ī Ļ▓░ņåÉņ╣śņØś Ļ░£ņłśļĪ£ ĒÅēĻ░ĆĒĢ£ ļīĆņ╣Łņä▒ņØ┤ļØ╝ ĒĢśļŹöļØ╝ļÅä ņĢģĻČü Ļ░ä ļīĆņ╣Łņä▒ņŚÉ ļ╣äĒĢ┤ ņĢģĻČü ļé┤ ļīĆņ╣Łņä▒ņØ┤ ļŹöņÜ▒ ļåÆņĢśļŗżļŖö ņé¼ņŗżņØĆ ņŚ¼ņĀäĒ׳ ļÅÖņØ╝ĒĢśņśĆļŗż. ņØ┤ļ¤¼ĒĢ£ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ņØś ļ╣äņŖĘĒĢ£ Ļ▓░Ļ│╝ļŖö, ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņØ┤ ņāüņĢģĻ│╝ ĒĢśņĢģņŚÉņä£ ņóī-ņÜ░ ļīĆņ╣ŁņĀüņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ▓āņŚÉļŖö ĻĄŁņåīņĀüņØĖ ņÜöņØĖļ│┤ļŗżļŖö ĒŖ╣ņĀĢ ņ£ĀņĀäņ×ÉĻ░Ć Ļ┤ĆļĀ©ņØ┤ ņ׳ņØä Ļ░ĆļŖźņä▒ņØ┤ ļåÆļŗżļŖö Ļ▓āņ£╝ļĪ£ ĒĢ┤ņäØĒĢĀ ņłś ņ׳ļŗż[
5]. ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņØś ņøÉņØĖ ņżæ MSX1Ļ│╝ PAX9ņŚÉ ļīĆĒĢ┤ ņŚ░ĻĄ¼ĒĢ£ Kim ļō▒[
11]ņØĆ ļæÉ ņ£ĀņĀäņ×É ļ¬©ļæÉ ĒŖ╣ņĀĢ ņ╣śņĢäņØś Ļ▓░ņåÉ ĒÖĢļźĀņØĆ ņĢģĻČü ļé┤ ļīĆņ╣Łņä▒ņØä ļ│┤ņØ┤ļ®░, ņĢģĻČü Ļ░ä Ļ┤ĆĻ│äņŚÉņä£ļŖö ĻĘĖļĀćņ¦Ć ņĢŖļŗżĻ│Ā ĒĢśņśĆļŗż. ņØ┤ļŖö ņ╣śņĢä Ļ▓░ņåÉņØś ļīĆņ╣Łņä▒Ļ│╝ ĒŖ╣ņĀĢ ņ£ĀņĀäņ×É ņé¼ņØ┤ Ļ┤ĆļĀ©ņä▒ņØä ļ¬ģĒÖĢĒĢśĻ▓ī ļ░ØĒśĆļéĖ Ļ▓āņØĆ ņĢäļŗłņ¦Ćļ¦ī, ņĢģĻČü Ļ░ä Ļ┤ĆĻ│äņŚÉ ļ╣äĒĢ┤ ņĢģĻČü ļé┤ņŚÉņä£ ņ╣śņĢäĻ░Ć ļŹöņÜ▒ ļ╣łļ▓łĒ׳ ļīĆņ╣ŁņĀüņ£╝ļĪ£ Ļ▓░ņåÉ ļÉ£ļŗżļŖö Ļ▓āņØś ĻĘ╝Ļ▒░Ļ░Ć ļÉĀ ņłś ņ׳ļŗż. ĻĄ¼Ļ░Ģ ļé┤ ļīĆĻ░üņäĀ ļČĆņ£äņØś ļīĆņ╣Łņä▒ņŚÉ ļīĆĒĢ┤ ļ│┤Ļ│ĀĒĢ£ ņŚ░ĻĄ¼ļŖö ļ¦Äņ¦Ć ņĢŖĻĖ░ ļĢīļ¼ĖņŚÉ ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļź╝ ĒĢ┤ņäØĒĢśĻĖ░ņŚÉ ĒĢ£Ļ│äĻ░Ć ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī ĻĄ¼Ļ░Ģ ļé┤ ļīĆĻ░üņäĀ ļČĆņ£äņÖĆ ņĢģĻČü Ļ░ä Ļ┤ĆĻ│äņŚÉņä£ ņ£Āņé¼ĒĢ£ ņĀĢļÅäņØś ļīĆņ╣Łņä▒ņØä ļ│┤ņØ┤ļŖö Ļ▓āņØä ĻĖ░ļ░śņ£╝ļĪ£, ĒĢ┤ļŗ╣ ļČĆņ£äņŚÉņä£ņØś ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņØĆ ņ£ĀņĀäņĀü ņÜöņåīņŚÉ ļ╣äĒĢ┤ ĒÖśĻ▓ĮņĀü ņÜöņåīņÖĆ Ļ░ÖņØĆ ļŗżļźĖ ņÜöņØĖļōżņØś ņśüĒ¢źņØ┤ Ēü┤ Ļ▓āņ£╝ļĪ£ ņé¼ļŻīļÉ£ļŗż[
4].
ņśüĻĄ¼ņ╣śĻ░Ć ņäĀņ▓£ņĀüņ£╝ļĪ£ Ļ▓░ņåÉņØ┤ ļÉ£ ĒÖśņ×Éļź╝ ļ¦łņŻ╝ĒĢĀ Ļ▓ĮņÜ░ ņ╣śĻ│╝ ņØśņé¼ļŖö ļŗ©ņł£Ē׳ Ļ▓░ņåÉņØ┤ ļÉ£ ņ╣śņĢäļ┐Éļ¦ī ņĢäļŗłļØ╝ ĻĘĖļĪ£ ņØĖĒĢ┤ ņāØĻĖĖ ņłś ņ׳ļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ļ¼ĖņĀ£ņĀÉļōżņØä ĒĢ©Ļ╗ś Ļ│ĀļĀżĒĢ┤ņĢ╝ĒĢ£ļŗż. ņŚ¼ĻĖ░ņŚÉļŖö ņØĖņĀæņ╣śļōżņØś ĒÜīņĀä ļ░Å ņō░ļ¤¼ņ¦ÉĻ│╝ ņ╣śņĪ░Ļ│© ņåīņŗż ļō▒ņØś ĻĄŁņåīņĀü ļ¼ĖņĀ£ļ┐É ņĢäļŗłļØ╝ ņ╣śņĢäņØś Ļ▓░ņåÉņ£╝ļĪ£ ņĢ╝ĻĖ░ļÉĀ ņłś ņ׳ļŖö ņĢłļ¬©ņØś ļ│ĆĒÖöļÅä ĒżĒĢ©ļÉśņ¢┤ ņ׳ļŖöļŹ░, ņśüĻĄ¼ņ╣śĻ░Ć Ļ▓░ņåÉļÉ£ ĒÖśņ×ÉļōżņØĆ ņĀäņ╣śĻ░ä Ļ░üļÅäĻ░Ć ņ╗żņ¦Ćļ®░ ņ×ģņłĀņØ┤ ĒøäĒć┤ļÉ£ ņ¢æņāüņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄĻĖ░ ļĢīļ¼ĖņØ┤ļŗż[
28]. ļśÉĒĢ£ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņ”Ø ĒÖśņ×ÉļōżņØĆ ĒĢśņĢģņØ┤ ļ░śņŗ£Ļ│äļ░®Ē¢źņ£╝ļĪ£ ņä▒ņןĒĢśņŚ¼ ņĀäņĢłļ¬©ņØś ĻĖĖņØ┤Ļ░Ć ņ¦¦ņĢäņ¦ĆĻ│Ā 3ĻĖē Ļ▓ĮĒ¢źņØś ņĢłļ¬©ļź╝ Ļ░Ćņ¦ĆĻ▓ī ļÉ£ļŗż[
3,
10,
28]. ņØ┤ļ¤¼ĒĢ£ ņĢłļ®┤ ņä▒ņןņØĆ ņĀĢņāüņŚÉ ļ╣äĒĢ┤ ņ╣śņĢäņØś Ļ░£ņłśĻ░Ć ņĀüņ¢┤ ņäżņĖĪ ņ¦Ćņ¦ĆĻ░Ć ņżäņ¢┤ļōĀ Ļ▓āņØä ņøÉņØĖņ£╝ļĪ£ ļōż ņłś ņ׳ņ£╝ļ®░, Ļ▓░ņåÉņ”ØņØ┤ ņŗ¼ĒĢĀņłśļĪØ ņØ┤ļ¤░ ņ¢æņāüņØĆ ļŹöņÜ▒ ņŗ¼ĒÖöļÉ£ļŗż[
1,
29]. ļö░ļØ╝ņä£ ļŗżņłśņØś Ļ▓░ņåÉņ╣śļź╝ Ļ░Ćņ¦ä ĒÖśņ×ÉļŖö Ļ▓░ņåÉ ļČĆņ£äņØś ņ×¼Ļ▒┤Ļ│╝ ļÅÖņŗ£ņŚÉ Ļ│©Ļ▓®ņØ┤ ņś¼ļ░öļź┤Ļ▓ī ņä▒ņןĒĢĀ ņłś ņ׳ļÅäļĪØ ņĪ░ĻĖ░ņŚÉ ņĀüņĀłĒĢ£ ņ╣śļŻīļź╝ ļ░øļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. ĒĢśņ¦Ćļ¦ī Ēśäņ×¼Ļ╣īņ¦Ć ĒĢ£ĻĄŁņØĖ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉņØś Ļ▓░ņåÉ ņ£ĀĒśĢĻ│╝ ņĢłļ¬© ņä▒ņן ņ¢æņāüņŚÉ Ļ┤ĆĒĢ£ ņŚ░ĻĄ¼ļŖö ņŚåĻĖ░ņŚÉ, ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņØś Ļ▓░ņåÉ ņ£ĀĒśĢņØä ĻĖ░ļ░śņ£╝ļĪ£ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉņØś ņĢłļ¬© ņä▒ņןņŚÉ Ļ┤ĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņØ┤ ņŚ░ĻĄ¼ļŖö ļČĆņé░ļīĆĒĢÖĻĄÉ ņ╣śĻ│╝ļ│æņøÉņŚÉ ļé┤ņøÉĒĢ£ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆĻ│Ā, ņØ┤ ņŚ░ĻĄ¼ņØś ņäĀņ▓£ņĀü ņ╣śņĢä Ļ▓░ņåÉ ņ£Āļ│æļźĀņØĆ ĻĖ░ņĪ┤ņØś Ļ▓░Ļ│╝ņÖĆ ņ£Āņé¼ĒĢśņśĆļŗż[
3,
12,
16]. ĒĢśņ¦Ćļ¦ī ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ļōżņØä ļ╣äĻĄÉĒ¢łņØä ļĢī, 3ņ░© ņØśļŻīĻĖ░Ļ┤ĆņŚÉ ļé┤ņøÉĒĢ£ ĒÖśņ×ÉļōżņØś ņ£Āļ│æļźĀņØĆ ņØ╝ļ░ś ņ╣śĻ│╝ ņØśņøÉņŚÉ ļé┤ņøÉĒĢ£ ĒÖśņ×ÉļōżņØś ņ£Āļ│æļźĀ ļ░Å ņØ╝ļ░śņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ņ░©ņØ┤Ļ░Ć ņ׳ņŚłļŗż[
16,
23]. ņØ┤ ņŚ░ĻĄ¼ļŖö 3ņ░© ņØśļŻīĻĖ░Ļ┤ĆņØĖ ļīĆĒĢÖļ│æņøÉņŚÉ ļé┤ņøÉĒĢ£ ĒÖśņ×Éļ¦ī ļČäņäØĒĢśņśĆļŗżļŖö ĒĢ£Ļ│äļź╝ ņ¦Ćļŗīļŗż. ļö░ļØ╝ņä£ ĒĢ£ĻĄŁņØĖ ņåīņĢäņ▓ŁņåīļģäņØś ņäĀņ▓£ņĀü ņ╣śņĢä Ļ▓░ņåÉ ņ£Āļ│æļźĀ ļ░Å Ļ▓░ņåÉ ņ£ĀĒśĢņØĆ ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ļŗżļź╝ ņłś ņ׳ļŗż. Ē¢źĒøä ņĀäĻĄŁļŗ©ņ£ä ļŗżĻĖ░Ļ┤ĆņØś ĒÖśņ×ÉļōżĻ│╝ ņØ╝ļ░śņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņŚ¼ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢ£ļŗżļ®┤ ĒĢ£ĻĄŁņØĖ ņåīņĢä ņ▓Łņåīļģä ĒÖśņ×ÉņØś ņäĀņ▓£ņĀü ņ╣śņĢä Ļ▓░ņåÉņŚÉ ļīĆĒĢ┤ ļŹöņÜ▒ ņĀĢĒÖĢĒĢ£ ņĀĢļ│┤ļź╝ ņ¢╗ņØä ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż.
ņØ┤ ņŚ░ĻĄ¼ļŖö 8 - 16ņäĖ ņåīņĢä ņ▓Łņåīļģä ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉņØä ĒÅēĻ░ĆĒĢśņśĆņ£╝ļéś, 9 - 13ņäĖ ĒÖśņ×ÉņŚÉņä£ ĒĢśņĢģ ņĀ£2ņåīĻĄ¼ņ╣ś ņ╣śļ░░Ļ░Ć ĒśĢņä▒ļÉ£ Ļ▓āņØ┤ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż[
19,
22,
25]. ļö░ļØ╝ņä£ ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ņŚÉņä£ ņ╣śļ░░ņØś ņ¦ĆņŚ░ĒśĢņä▒ ņŚ¼ļČĆļź╝ ĒÅēĻ░ĆĒĢśĻĖ░ ņ£äĒĢ┤ ĒŖ╣ņĀĢ ļéśņØ┤ ņĀäĒøäļĪ£ Ļ▓░ņåÉņ╣śņĢäņØś Ļ░£ņłś ņ░©ņØ┤ļź╝ ĒÅēĻ░ĆĒĢśņśĆņ£╝ļ®░, ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖļŖöļŗżĻ│Ā ĒĢśņśĆļŗż[
5,
8]. ĒĢśņ¦Ćļ¦ī ņŚ¼ņĀäĒ׳ 13ņäĖ ņØ┤ĒĢśņØś ĒÖśņ×ÉņŚÉņä£ ņ╣śņĢä ļ░£ņ£Ī ņ¦ĆņŚ░ņØś Ļ░ĆļŖźņä▒ņØä ļ░░ņĀ£ĒĢĀ ņłś ņŚåĻĖ░ ļĢīļ¼ĖņŚÉ ņ╣śņĢä Ļ▓░ņåÉņØś ņĀĢĒÖĢĒĢ£ ņ¦äļŗ©ņŚÉ ĒĢ£Ļ│äĻ░Ć ņ׳ļŗż. ļö░ļØ╝ņä£ ņČöĒøäņŚÉ ņäĀņ▓£ņĀü ņ╣śņĢä Ļ▓░ņåÉņ£╝ļĪ£ ņ¦äļŗ©ļÉ£ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņ╣śļ░░ ĒśĢņä▒ ņŚ¼ļČĆņŚÉ ļīĆĒĢ£ ņĀäĒ¢źņĀü ņŚ░ĻĄ¼Ļ░Ć Ē¢ēĒĢ┤ņ¦äļŗżļ®┤ ņØ┤ļ¤¼ĒĢ£ ļČĆļČäņØ┤ ņØ╝ļČĆ ļ│┤ņÖäļÉĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņØ┤ ņŚ░ĻĄ¼ļŖö ĒÖśņ×ÉņØś ņØśļ¼┤ ĻĖ░ļĪØĻ│╝ ļ░®ņé¼ņäĀ ņé¼ņ¦äļ¦īņØä ņ░ĖĻ│ĀĒĢśņŚ¼ ņ¦äĒ¢ēĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉņØś ņ£ĀņĀäņ×ÉņÖĆ Ļ▓░ņåÉ ņ£ĀĒśĢ ņé¼ņØ┤ Ļ┤ĆļĀ©ņä▒ņØä ĒÖĢņØĖĒĢśļŖöļŹ░ ĒĢ£Ļ│äĻ░Ć ņ׳ņŚłļŗż. ĒĢśņ¦Ćļ¦ī Ļ▓░ņåÉņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ļŗżļźĖ ļČĆņ£äņŚÉ ļ╣äĒĢ┤ ņāüņĢģĻ│╝ ĒĢśņĢģņŚÉņä£ ļåÆņØĆ ļīĆņ╣Łņä▒ņØä ļ│┤ņØĖ Ļ▓āĻ│╝, ņĀäņĢģņŚÉņä£ ļŗżņłśņØś ņ╣śņĢäĻ░Ć Ļ▓░ņåÉņØ┤ ļÉ£ Ļ▓ĮņÜ░ ņĀ£1, 2ņåīĻĄ¼ņ╣śĻ░Ć ĒĢ©Ļ╗ś Ļ▓░ņåÉņØ┤ ļÉśļŖö ļ╣łļÅäĻ░Ć ļåÆņĢśļŗżļŖö Ļ▓░Ļ│╝ļŖö ĒŖ╣ņĀĢ ņ£ĀņĀäņ×ÉņØś ņśüĒ¢źņØä ņĢīņĢäļé┤ļŖö Ē¢źĒøä ņŚ░ĻĄ¼ņØś ĒĢÖļ¼ĖņĀü ĻĘ╝Ļ▒░ļź╝ ļ¦łļĀ©ĒĢśļŖö ļŹ░ ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ļŗż. ĒŖ╣Ē׳ PAX9, MSX1, AXIN2, EDAņÖĆ Ļ░ÖņØĆ ņ£ĀņĀäņ×ÉļōżņØĆ ņĀäņŗĀņ¦łĒÖśņØ┤ ņŚåļŖö ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉļōżĻ│╝ Ļ┤ĆļĀ©ņä▒ņØ┤ ļåÆņØĆ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[
1,
5,
10,
12]. ņØ┤ ņżæ PAX9ņØĆ ņāüņĢģ ņĖĪņĀłņ╣ś, MSX1ņØĆ ņĀ£2ņåīĻĄ¼ņ╣śņÖĆ ĒĢśņĢģ ņżæņĀłņ╣śņØś Ļ▓░ņåÉĻ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļŖö ņØ┤ ņ£ĀņĀäņ×ÉļōżĻ│╝ ņĀäņŗĀņ¦łĒÖśņØ┤ ņŚåļŖö ņäĀņ▓£ņä▒ ņ╣śņĢä Ļ▓░ņåÉ ĒÖśņ×ÉĻ░ä ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼ņŚÉ ļ│┤Ēā¼ņØ┤ ļÉĀ ņłś ņ׳ļŗż[
10].
ļśÉĒĢ£ ņØ┤ ņŚ░ĻĄ¼ļŖö Ļ│©Ļ▓® ņ¢æņāüņØä ņĢī ņłś ņ׳ļŖö ļ░®ņé¼ņäĀņé¼ņ¦äņØä ņØ┤ņÜ®ĒĢśņ¦Ć ņĢŖņĢśĻĖ░ņŚÉ Ļ▓░ņåÉņ”Ø ĒÖśņ×ÉņØś ņĢłļ¬©ļź╝ ļČäņäØĒĢśĻĖ░ņŚÉļŖö ĒĢ£Ļ│äĻ░Ć ņ׳ņŚłļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļź╝ ĻĖ░ļ░śņ£╝ļĪ£ Ļ│©Ļ▓® ļČäņäØņØä ņ¦äĒ¢ēĒĢĀ ņłś ņ׳ļŖö ĒÖśņ×ÉļōżņŚÉ ļīĆĒĢ£ ņČöĒøä ņĀäĒ¢źņĀü ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉ£ļŗżļ®┤, Ļ▓░ņåÉņØś Ļ░£ņłś ļ░Å Ļ▓░ņåÉņØś ņ£äņ╣śņÖĆ Ļ│©Ļ▓® ņä▒ņן ņé¼ņØ┤ ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢ┤ ņĢīņĢäļé╝ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļö░ļØ╝ņä£ ņØ┤ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļź╝ ĻĖ░ļ░śņ£╝ļĪ£ Ļ▓░ņåÉņØś ĒŖ╣ņĀĢ ņ£ĀĒśĢņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉļōżņØś ņ£ĀņĀäņ×Éļź╝ ļČäņäØĒĢśĻ▒░ļéś ņä▒ņן ņ¢æņāüņØä ņןĻĖ░Ļ░ä ņČöņĀü Ļ┤Ćņ░░ĒĢśļ®░ Ļ│©Ļ▓®ņĀü ņä▒ņן ļ░®Ē¢źņØä ņŚ░ĻĄ¼ĒĢ£ļŗżļ®┤, Ļ▓░ņåÉ ņ£ĀĒśĢņØä ļ»Ėļ”¼ ņśłņĖĪĒĢśļŖö Ļ▓āļČĆĒä░ Ē¢źĒøä ņä▒ņן ņ¢æņāüĻ│╝ ĻĘĖņŚÉ ļ¦×ļŖö Ļ░Ćņן ĒÜ©ņ£©ņĀüņØ┤Ļ│Ā ĒÜ©Ļ│╝ņĀüņØĖ ņ╣śļŻī ļ░®ļ▓ĢņØä ņĀĢĒĢśļŖö Ļ▓āņŚÉ ļ¦ÄņØĆ ļÅäņøĆņØ┤ ļÉĀ Ļ▓āņØ┤ļØ╝Ļ│Ā ņāØĻ░üļÉ£ļŗż.













 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print